Thorazine 50mg, 100mg Chlorpromazine Käyttö, sivuvaikutukset ja annostus. Hinta verkkoapteekissa. Geneeriset lääkkeet ilman reseptiä.
Mitä Thorazine 50mg on ja miten sitä käytetään?
Toratsiini on reseptilääke, jota käytetään skitsofrenian, psykoottisten häiriöiden, pahoinvoinnin ja oksentelun, leikkausta edeltävän ahdistuksen, intraoperatiivisen sedationin, vaikeasti hoidettavan hikkauksen ja akuutin ajoittaisen profyrian (ihon kutina ja rakkulat) hoitoon. Thoratsiinia voidaan käyttää yksinään tai muiden lääkkeiden kanssa.
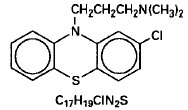
Toratsiini kuuluu lääkeluokkaan, jota kutsutaan psykoosilääkkeiksi, fenotiatsiiniksi.
Ei tiedetä, onko Thorazine 50 mg turvallinen ja tehokas alle 6 kuukauden ikäisille lapsille.
Mitkä ovat Thorazine 100mg:n mahdolliset sivuvaikutukset?
Thorazine 100 mg voi aiheuttaa vakavia sivuvaikutuksia, mukaan lukien:
- hallitsemattomat lihasliikkeet kasvoissasi,
- jäykkyys niskassasi,
- puristava tunne kurkussasi,
- hengitys- tai nielemisvaikeudet,
- huimaus,
- hämmennystä,
- agitaatio,
- hermostunut olo,
- nukahtamisvaikeuksia
- heikkous,
- rintojen turvotus tai vuoto,
- kouristukset (kohtaus),
- ihon tai silmien keltaisuus (keltatauti),
- kuume,
- vilunväristykset,
- suun haavaumat,
- ihohaavat,
- kipeä kurkku,
- yskä,
- erittäin jäykät (jäykät) lihakset,
- korkea kuume,
- hikoilu,
- hämmennystä,
- nopeat tai epätasaiset sydämenlyönnit ja
- vapinaa
Hakeudu välittömästi lääkärin hoitoon, jos sinulla on jokin yllä mainituista oireista.
Thorazinen yleisimmät sivuvaikutukset ovat:
- uneliaisuus,
- kuiva suu,
- tukkoinen nenä,
- näön hämärtyminen,
- ummetus,
- impotenssi ja
- vaikeuksia saada orgasmi
Kerro lääkärille, jos sinulla on haittavaikutuksia, jotka häiritsevät sinua tai jotka eivät häviä.
Nämä eivät ole kaikkia Thorazinen mahdollisia sivuvaikutuksia. Lisätietoja saat lääkäriltäsi tai apteekista.
Soita lääkärillesi saadaksesi lääketieteellisiä neuvoja sivuvaikutuksista. Voit ilmoittaa sivuvaikutuksista FDA:lle numerossa 1-800-FDA-1088.
KUVAUS
Toratsiini (klooripromatsiini) on 10-(3-dimetyyliaminopropyyli)-2-kloorifenotiatsiini, fenotiatsiinin dimetyyliamiinijohdannainen. Se on oraalisessa ja injektoitavassa muodossa hydrokloridisuolana ja peräpuikoissa emäksenä.
— Jokainen pyöreä, oranssi, päällystetty tabletti sisältää klooripromatsiinihydrokloridia seuraavasti: 10 mg painettu SKF ja T73; 25 mg painettu SKF ja T74; 50 mg painettu SKF ja T76; 100 mg painettu SKF ja T77; 200 mg painettu SKF ja T79. Inaktiiviset ainesosat koostuvat bentsoehaposta, kroskarmelloosinatriumista, D&C:n keltaisesta nro 10, FD&C sinisestä nro 2, FD&C:n keltaisesta nro 6, gelatiinista, hydroksipropyylimetyyliselluloosasta, laktoosista, magnesiumstearaatista, metyyliparabeenista, polyetyleeniglykolista, talipropyyliparabentaaniglykolista. pieniä määriä muita inaktiivisia ainesosia.
Spansule® depotkapselit — Jokainen Thorazine (chlorpromatine) Spansule® -kapseli on valmistettu siten, että aloitusannos vapautuu nopeasti ja jäljellä oleva lääke vapautuu asteittain pitkän ajan kuluessa.
Jokainen kapseli, jossa on läpinäkymätön oranssi kansi ja luonnollinen runko, sisältää klooripromatsiinihydrokloridia seuraavasti: 30 mg painettu SKF ja T63; 75 mg painettu SKF ja T64; 150 mg painettu SKF ja T66. Ei-aktiiviset ainesosat koostuvat bentsyylialkoholista, kalsiumsulfaatista, setyylipyridiniumkloridista, FD&C Yellow No. 6:sta, gelatiinista, glyseryylidistearaatista, glyseryylimonostearaatista, rautaoksidista, povidonista, piidioksidista, natriumlauryylisulfaatista, tärkkelyksestä, traksidioksidista, sakkaroosista, keti-vahaniumdioksidista ja määrästä. muista inaktiivisista ainesosista.
Ampullit — Jokainen ml sisältää vesiliuoksena klooripromatsiinihydrokloridia, 25 mg; askorbiinihappo, 2 mg; natriumbisulfiitti, 1 mg; natriumkloridi, 6 mg; natriumsulfiitti, 1 mg.
Monen annoksen injektiopullot — Jokainen ml sisältää vesiliuoksena klooripromatsiinihydrokloridia, 25 mg; askorbiinihappo, 2 mg; natriumbisulfiitti, 1 mg; natriumkloridi, 1 mg; natriumsulfiitti, 1 mg; bentsyylialkoholi, 2%, säilöntäaineena.
Siirappi — Jokainen 5 ml (1 teelusikallinen) kirkasta, appelsiinin vaniljakastikkeen makuista nestettä sisältää 10 mg klooripromatsiinihydrokloridia. Inaktiiviset aineet koostuvat sitruunahaposta, aromeista, natriumbentsoaatista, natriumsitraatista, sakkaroosista ja vedestä.
Peräpuikot — Jokainen peräpuikko sisältää klooripromatsiinia, 25 tai 100 mg, glyseriiniä, glyseryylimonopalmitaattia, glyseryylimonostearaattia, hydrattuja kookosöljyrasvahappoja ja hydrattuja palmuydinöljyrasvahappoja.
INDIKAATIOT
Skitsofrenian hoitoon.
Pahoinvoinnin ja oksentelun hallintaan.
Levottomuuden ja pelon lievitykseen ennen leikkausta.
Akuuttiin jaksottaiseen porfyriaan.
Lisäaineena tetanuksen hoidossa.
Hallitsemaan maanisen tyyppisen maanis-masennussairauden ilmenemismuotoja.
Helpottaa vaikeita hikkaa.
Lasten (1–12-vuotiaiden) vakavien käyttäytymisongelmien hoitoon, joille on ominaista kamppailu ja/tai räjähdysmäinen liiallinen kiihtyvyys (epäsuhteessa välittömiin provokaatioihin nähden), sekä lyhytaikaiseen hoitoon hyperaktiivisilla lapsilla, joilla on liiallista motorista aktiivisuutta. ja siihen liittyvät käyttäytymishäiriöt, jotka koostuvat joistakin tai kaikista seuraavista oireista: impulsiivisuus, vaikeudet keskittyä, aggressiivisuus, mielialan labilisuus ja huono turhautumissietokyky.
ANNOSTELU JA HALLINNOINTI
Aikuiset
Säädä annostus yksilön ja hänen tilansa vakavuuden mukaan ottaen huomioon, että milligramman ja milligramman tehosuhdetta kaikkien annosmuotojen välillä ei ole tarkasti määritetty kliinisesti. On tärkeää suurentaa annosta, kunnes oireet ovat hallinnassa. Annosta tulee suurentaa asteittain heikkokuntoisille tai laihtuneille potilaille. Jatkettaessa hoitoa pienennä annosta vähitellen alimmalle tehokkaalle ylläpitotasolle, kun oireet ovat olleet hallinnassa kohtuullisen ajan.
Yleisesti ottaen muiden suun kautta otettavien lääkkeen muotojen annossuosituksia voidaan soveltaa Spansule®-tuotemerkin depotkapseleihin perustuen päivittäiseen kokonaisannostukseen milligrammoina.
100 mg:n ja 200 mg:n tabletit on tarkoitettu käytettäväksi vaikeissa neuropsykiatrisissa tiloissa.
Lisää parenteraalista annosta vain, jos hypotensiota ei ole esiintynyt. Ennen kuin käytät pikaviestiä, katso TÄRKEITÄ HUOMAUTUKSIA PUISTOSTA.
Iäkkäät potilaat – Yleensä pienemmät annokset riittävät useimmille iäkkäille potilaille. Koska he näyttävät olevan herkempiä hypotensiolle ja hermo-lihasreaktiolle, tällaisia potilaita tulee tarkkailla tarkasti. Annostus tulee räätälöidä yksilöllisesti, vastetta on seurattava huolellisesti ja annostusta tulee säätää vastaavasti. Iäkkäillä potilailla annosta tulee suurentaa asteittain.
Psykoottiset häiriöt – Lisää annosta vähitellen, kunnes oireet ovat hallinnassa. Maksimaalista parannusta ei ehkä nähdä viikkoihin tai jopa kuukausiin. Jatka optimaalista annosta 2 viikon ajan; pienennä sitten annosta vähitellen alimmalle tehokkaalle ylläpitotasolle. 200 mg:n päiväannos ei ole epätavallinen. Jotkut potilaat tarvitsevat suurempia annoksia (esim. 800 mg päivässä ei ole harvinaista kotiutuneilla mielisairailla).
SAIRAALAPOTILAAT AKUTTI SKITSOFRENINEN TAI MANISTILAT – IM: 25 mg (1 ml). Anna tarvittaessa lisää 25–50 mg injektiota 1 tunnin kuluessa. Lisää seuraavia IM-annoksia asteittain useiden päivien aikana – poikkeuksellisen vaikeissa tapauksissa 400 mg:aan 4–6 tuntia – kunnes potilas on hallinnassa. Yleensä potilas tulee hiljaiseksi ja yhteistyöhaluiseksi 24–48 tunnin kuluessa, ja suun kautta otettavat annokset voidaan korvata ja suurentaa, kunnes potilas on rauhallinen. 500 mg päivässä riittää yleensä. Vaikka asteittainen lisääminen 2 000 mg:aan päivässä tai enemmän voi olla tarpeen, terapeuttinen hyöty on yleensä vähäistä ylittämällä 1 000 mg päivässä pitkiä aikoja. Yleensä iäkkäiden, laihtuneiden ja heikkokuntoisten annostustasojen tulisi olla pienempiä. VÄHEMMÄN HÄIRITYNYT – Suun kautta: 25 mg tid Lisää asteittain, kunnes tehokas annos saavutetaan – yleensä 400 mg päivässä. AVOTILAAT – Suun kautta: 10 mg tid tai qid, tai 25 mg bid tai tid VAKAVAT TAPAUKSET – Suun kautta: 25 mg tid 1 tai 2 päivän kuluttua päivittäistä annosta voidaan suurentaa 20-50 mg puoliviikon välein, kunnes potilas rauhoittuu ja yhteistyöhaluinen . VAKAVIEN OIREIDEN NOPEA HALLINTA – IM: 25 mg (1 ml). Toista tarvittaessa 1 tunnin kuluttua. Seuraavat annokset tulee ottaa suun kautta, 25-50 mg tid
Pahoinvointi ja oksentelu — Suun kautta: 10–25 mg 4–6 h, prn, lisätty tarvittaessa. IM: 25 mg (1 ml). Jos hypotensiota ei esiinny, anna 25-50 mg q3-4h, prn, kunnes oksentelu lakkaa. Vaihda sitten oraaliseen annokseen. Rektaalinen: Yksi 100 mg:n peräpuikko 6–8 h, prn Joillekin potilaille riittää puolet tästä annoksesta.
LEIKKAUKSEN AIKANA - IM: 12,5 mg (0,5 ml). Toista 1/2 tunnin kuluttua tarvittaessa ja jos hypotensiota ei esiinny. IV: 2 mg murtoinjektiota kohti, 2 minuutin välein. Älä ylitä 25 mg. Laimenna 1 mg/ml, eli 1 ml (25 mg) sekoitettuna 24 ml:aan suolaliuosta.
Leikkausta edeltävä pidätys — Suun kautta: 25–50 mg, 2–3 tuntia ennen leikkausta. IM: 12,5 - 25 mg (0,5 - 1 ml), 1 - 2 tuntia ennen käyttöä.
Käsittämätön hikka — Suun kautta: 25-50 mg tid tai qid Jos oireet jatkuvat 2-3 päivää, anna 25-50 mg (1-2 ml) IM Jos oireet jatkuvat, käytä hidasta IV-infuusiota potilaan ollessa sängyssä: 25-50 mg ( 1 - 2 ml) 500 - 1 000 ml:ssa suolaliuosta. Seuraa verenpainetta tarkasti.
Akuutti ajoittainen porfyria — Suun kautta: 25-50 mg tid tai qid Voidaan yleensä keskeyttää useiden viikkojen jälkeen, mutta ylläpitohoito saattaa olla tarpeen joillekin potilaille. IM: 25 mg (1 ml) tid tai qid, kunnes potilas voi ottaa oraalista hoitoa.
Jäykkäkouristus — IM: 25-50 mg (1-2 ml) annettuna 3 tai 4 kertaa päivässä, yleensä yhdessä barbituraattien kanssa. Kokonaisannokset ja antotiheys on määritettävä potilaan vasteen mukaan alkaen pienillä annoksilla ja lisäämällä asteittain. IV: 25 - 50 mg (1 - 2 ml). Laimenna vähintään 1 mg:aan/ml ja annostele nopeudella 1 mg/min.
ANNOSTUS JA ANNOSTUS - LAPSIPOTILAT (6 kk - 12-vuotiaat)
Toratsiinia (klooripromatsiinia) ei yleensä tule käyttää alle 6 kuukauden ikäisille lapsipotilaille paitsi silloin, kun se voi pelastaa hengen. Sitä ei tule käyttää sairauksissa, joille ei ole vahvistettu erityisiä pediatrisia annoksia.
Vakavat käyttäytymisongelmat – AVOLAITOT – Valitse antoreitti potilaan tilan vakavuuden mukaan ja lisää annosta asteittain tarpeen mukaan. Suun kautta: 1/4 mg/lb ruumiinpaino q4-6h, prn (esim. 40 lb lapselle – 10 mg q4-6h). Peräsuolen kautta: 1/2 mg/lb ruumiinpaino q6-8h, prn (esim. 20-30 lb lapselle - puoli 25 mg peräpuikkoa q6-8h). IM: 1/4 mg/lb ruumiinpaino q6-8h, prn
SAIRAALAPOTILAAT – Kuten avopotilaiden kohdalla, aloita pienillä annoksilla ja lisää annosta vähitellen. Vakavissa käyttäytymishäiriöissä suuremmat annokset (50-100 mg vuorokaudessa ja vanhemmilla lapsilla 200 mg päivässä tai enemmän) saattavat olla tarpeen. On vain vähän näyttöä siitä, että 500 mg:n vuorokausiannokset ylittävät annokset tehostavat entisestään vakavasti häiriintyneiden kehitysvammaisten potilaiden käyttäytymistä. Suurin IM-annostus: Lapset alle 5 vuotta (tai 50 lbs), enintään 40 mg/vrk; 5 - 12 vuotta (tai 50 - 100 lbs), ei yli 75 mg/vrk paitsi hallitsemattomissa tapauksissa.
Pahoinvointi ja oksentelu — Annostus ja antotiheys on sovitettava oireiden vaikeusasteen ja potilaan vasteen mukaan. Vaikutuksen kesto lihakseen annon jälkeen voi kestää jopa 12 tuntia. Seuraavat annokset voidaan tarvittaessa antaa samaa reittiä. Suun kautta: 1/4 mg/lb ruumiinpaino (esim. 40 lb lapsi – 10 mg q4-6h). Peräsuolen kautta: 1/2 mg/lb ruumiinpaino q6-8h, prn (esim. 20-30 lb lapsi – puolet 25 mg peräpuikosta q6-8h). IM: 1 / 4 mg/lb ruumiinpaino q6-8h, prn Maksimi IM-annostus: Lapsipotilaat 6 kk - 5 v. (tai 50 lbs), ei yli 40 mg/päivä; 5-12 v. (tai 50-100 lbs), ei yli 75 mg/vrk, paitsi vaikeissa tapauksissa. LEIKKAUKSEN AIKANA – IM: 1/8 mg/kg ruumiinpainosta. Toista 1/2 tunnin kuluttua tarvittaessa ja jos hypotensiota ei esiinny. IV: 1 mg murtoinjektiota kohden 2 minuutin välein, mutta ei ylitä suositeltua IM-annosta. Laimenna aina 1 mg/ml, eli 1 ml (25 mg) sekoitettuna 24 ml:aan suolaliuosta.
Leikkausta edeltävä pidätys — 1/4 mg/lb ruumiinpaino, joko suun kautta 2-3 tuntia ennen leikkausta tai IM 1-2 tuntia ennen leikkausta.
Jäykkäkouristus — IM tai IV: 1/4 mg/lb ruumiinpaino q6-8h. Kun annetaan suonensisäisesti, laimenna vähintään 1 mg/ml ja annostele nopeudella 1 mg/2 minuuttia. Enintään 50 paunaa painavilla potilailla ei saa ylittää 40 mg:aa päivässä; 50-100 lbs, älä ylitä 75 mg, paitsi vaikeissa tapauksissa.
Tärkeitä huomautuksia injektiosta
Ruiskuta hitaasti syvälle pakaran ylempään ulompaan neljännekseen.
Mahdollisten verenpainetta alentavien vaikutusten vuoksi varaa parenteraalinen anto vuodepotilaille tai akuuteille ambulatorisille tapauksille ja pidä potilas makuulla vähintään 1/2 tuntia injektion jälkeen. Jos ärsytys on ongelma, laimenna Injektio suolaliuoksella tai 2 % prokaiinilla; sekoittamista muiden ruiskussa olevien aineiden kanssa ei suositella. Ihonalaista injektiota ei suositella. Vältä laimentamattoman toratsiini (klooripromatsiini) injektoimista laskimoon. IV-reitti on tarkoitettu vain vakavaan hikkaan, leikkaukseen ja tetanukseen.
Kosketusihottuman mahdollisuuden vuoksi vältä liuoksen joutumista käsiin tai vaatteisiin. Tämä liuos on suojattava valolta. Tämä on kirkas, väritön tai vaaleankeltainen liuos; lievä kellertävä värjäys ei muuta tehoa. Jos liuos on selvästi värjäytynyt, se on hävitettävä. Lisätietoja sulfiittiherkkyydestä on kohdassa VAROITUKSET tämän merkinnän osio.
Huomio tiivisteestä: Kun konsentraattia on tarkoitus käyttää, lisää haluttu annos konsentraattia vähintään 60 ml:aan (2 fl unssia) laimennusainetta juuri ennen antoa. Tämä varmistaa maun ja vakauden. Laimennettavaksi suositellaan: tomaatti- tai hedelmämehu, maito, yksinkertainen siirappi, appelsiinisiirappi, hiilihapotetut juomat, kahvi, tee tai vesi. Puolikiinteitä ruokia (keittoja, vanukkaita jne.) voidaan myös käyttää. Konsentraatti on valoherkkä; se tulee suojata valolta ja annostella ruskeissa lasipulloissa. Jäähdytys ei ole tarpeen.
MITEN TOIMITETAAN
Tabletit: 10 mg, 100 pulloissa; 25 mg tai 50 mg, 100 ja 1000 pulloissa. Käytetään vakavissa neuropsykiatrisissa tiloissa, 100 mg ja 200 mg, 100 ja 1000 pulloissa.
NDC 0007-5073-20 10 mg 100's NDC 0007-5074-20 25 mg 100's NDC 0007-5074-30 25 mg 1000 NDC 0007-5076-20 DC06's 70-70-507-20 DC00s 20 100 mg 100 NDC 0007-5077-30 100 mg 1000 NDC 0007-5079-20 200 mg 100 NDC 0007-5079-30 200 mg 1000
Spansule®-merkkiset depotkapselit: 30 mg, 75 mg tai 150 mg, 50 kapselin pulloissa.
NDC 0007-5063-15 30 mg 50-lukua NDC 0007-5064-15 75 mg 50-lukua NDC 0007-5066-15 150 mg 50-lukua
Ampullit: 1 ml ja 2 ml (25 mg/ml), 10 kappaleen laatikoissa.
NDC 0007-5060-11 25 mg/ml 1 ml:n ampulleissa (10 kpl:n laatikko) NDC 0007-5061-11 25 mg/ml 2 ml:n ampulleissa (10 kpl:n laatikko)
Moniannospullot: 10 ml (25 mg/ml), laatikoissa, joissa on 1.
NDC 0007-5062-01 25 mg/ml 10 ml:n moniannospulloissa (1 laatikko)
Siirappi: 10 mg/5 ml, 4 fl unssin pulloissa.
NDC 0007-5072-44 10 mg/5 ml 4 fl unssia
Peräpuikot: 25 mg tai 100 mg, 12 kpl laatikoissa.
NDC 0007-5070-03 25 mg (12 kpl laatikko) NDC 0007-5071-03 100 mg (12 kpl laatikko)
Kaikki annosmuodot siirappia lukuun ottamatta tulee säilyttää 15–30 °C:ssa (59–86 °F). Siirappi tulee säilyttää alle 25 °C:ssa (77 °F).
*fenytoiini, Parke-Davis. † metritsamidi, Sanofi Winthrop Pharmaceuticals. ‡ norepinefriinibitartraatti, Sanofi Winthrop Pharmaceuticals. §fenyyliefriinihydrokloridi, Sanofi Winthrop Pharmaceuticals. ||difenhydramiinihydrokloridi, Parke-Davis.
VAROITUS : Thorazine® (chlorpromatine) Spansule-kapselit valmistetaan hiilitetrakloridista ja metyylikloroformista, jotka ovat haitallisia kansanterveydelle ja ympäristölle tuhoamalla otsonia yläilmakehässä.
FDA:n tarkistuspäivämäärä: 22.4.1998. Valmistajatiedot: n/a
SIVUVAIKUTUKSET
Huomautus: Jotkut Thorazine (klooripromatsiini) haittavaikutukset saattavat ilmaantua todennäköisemmin tai voimakkaammin potilailla, joilla on erityisiä lääketieteellisiä ongelmia, esim. potilaat, joilla on mitraalisen vajaatoiminta tai feokromosytooma, ovat kokeneet vaikean hypotension suositeltujen annosten jälkeen.
Uneliaisuus Yleensä lievää tai kohtalaista, voi esiintyä erityisesti ensimmäisen tai toisen viikon aikana, minkä jälkeen se yleensä häviää. Jos se aiheuttaa ongelmia, annosta voidaan pienentää.
B Kokonaisilmaantuvuus on ollut alhainen käyttöaiheesta tai annoksesta riippumatta. Useimmat tutkijat päättelevät, että se on herkkyysreaktio. Useimmat tapaukset tapahtuvat toisen ja neljännen hoitoviikon välillä. Kliininen kuva muistuttaa tarttuvaa hepatiittia, jossa on laboratoriopiirteitä obstruktiivista keltaisuutta, ei parenkymaalista vauriota. Se palautuu yleensä nopeasti, kun lääkitys lopetetaan; kroonista keltaisuutta on kuitenkin raportoitu.
Ei ole vakuuttavia todisteita siitä, että olemassa oleva maksasairaus tekisi potilaista alttiimpia keltatautille. Kirroosia sairastavia alkoholisteja on hoidettu menestyksekkäästi Thorazineilla (klooripromatsiini) ilman komplikaatioita. Lääkettä tulee kuitenkin käyttää varoen potilailla, joilla on maksasairaus. Potilaita, joilla on esiintynyt keltaisuutta fenotiatsiinin kanssa, ei tulisi mahdollisuuksien mukaan altistaa uudelleen toratsiinille (klooripromatsiinille) tai muille fenotiatsiineille.
Jos kuumetta ja tartuntaoireita ilmaantuu, on suoritettava asianmukaiset maksatutkimukset. Jos testit osoittavat poikkeavaa, lopeta hoito.
Lääkkeen aiheuttaman keltaisuuden maksan toimintakokeet voivat jäljitellä maksanulkoista tukkeumaa; keskeytä tutkiva laparotomia, kunnes ekstrahepaattinen tukos on varmistettu.
Hematologiset häiriöt , mukaan lukien agranulosytoosi, eosinofilia, leukopenia, hemolyyttinen anemia, aplastinen anemia, trombosytopeeninen purppura ja pansytopenia.
Agranulosytoosi — Varoita potilaita ilmoittamaan äkillisestä kurkkukipusta tai muista infektion merkeistä. Jos valkosolujen määrä ja erotus viittaavat solujen lamaantumiseen, lopeta hoito ja aloita antibiootti ja muu sopiva hoito.
Useimmat tapaukset ovat tapahtuneet neljännen ja kymmenennen hoitoviikon välillä; potilaita tulee tarkkailla tarkasti tänä aikana.
Kohtalainen valkosolujen väheneminen ei ole osoitus hoidon lopettamisesta, ellei siihen liity yllä kuvattuja oireita.
Kardiovaskulaarinen
Hypotensiiviset vaikutukset — Ensimmäisen injektion jälkeen saattaa esiintyä posturaalista hypotensiota, yksinkertaista takykardiaa, hetkellistä pyörtymistä ja huimausta. joskus myöhempien injektioiden jälkeen; harvoin ensimmäisen oraalisen annoksen jälkeen. Yleensä toipuminen on spontaania ja oireet häviävät 1/2-2 tunnin kuluessa. Toisinaan nämä vaikutukset voivat olla vakavampia ja pitkittyneitä aiheuttaen shokin kaltaisen tilan.
Injektion jälkeisen hypotension minimoimiseksi pidä potilas makuulla ja tarkkaile vähintään 1/2 tuntia. Hypotension hallitsemiseksi aseta potilas pään ala-asentoon jalat koholla. Jos verisuonia supistavaa lääkettä tarvitaan, Levophed® *** ja Neo-Synephrine® § ovat sopivimmat. Muita painetta alentavia aineita, mukaan lukien epinefriiniä, ei pidä käyttää, koska ne voivat aiheuttaa paradoksaalista verenpaineen alenemista edelleen.
EKG:n muutokset - Erityisen epäspesifisiä, yleensä palautuvia Q- ja T-aallon vääristymiä - on havaittu joillakin potilailla, jotka ovat saaneet fenotiatsiini-rauhoitteita, mukaan lukien toratsiini (klooripromatsiini).
Huomautus: Äkillinen kuolema, joka ilmeisesti johtuu sydämenpysähdyksestä, on raportoitu.
Keskushermoston reaktiot
Neuromuskulaariset (ekstrapyramidaaliset) reaktiot — Neuromuskulaarisia reaktioita ovat dystoniat, motorinen levottomuus, pseudoparkinsonismi ja tardiivinen dyskinesia, ja ne näyttävät olevan annosriippuvaisia. Niitä käsitellään seuraavissa kappaleissa:
Dystoniat Oireita voivat olla niskalihasten kouristukset, jotka joskus etenevät akuuttiin, palautuvaan torticollikseksi; selkälihasten ojentajajäykkyys, joka joskus etenee opisthotonoksiksi; rannelihasten kouristukset, trismus, nielemisvaikeudet, okulogyrinen kriisi ja kielen ulkonema.

Nämä häviävät yleensä muutamassa tunnissa ja lähes aina 24–48 tunnin kuluessa lääkkeen käytön lopettamisesta.
Lievissä tapauksissa rauhoittaminen tai barbituraatti riittää usein. Keskivaikeissa tapauksissa barbituraatit tuovat yleensä nopean helpotuksen. Vakavammissa aikuisten tapauksissa parkinsonismilääkkeen, paitsi levodopan, antaminen saa yleensä aikaan nopean oireiden palautumisen. Lapsilla (1–12-vuotiaat) oireet yleensä hallitsevat rauhoituksella ja barbituraatilla. (Tai parenteraalinen Benadryl® ll voi olla hyödyllinen. Katso Benadrylin reseptiohjeet sopivasta lasten annostuksesta.) Jos asianmukainen hoito parkinsonismilääkkeillä tai Benadryl ei pysty kumoamaan merkkejä ja oireita, diagnoosi on arvioitava uudelleen.
Tarvittaessa tulee käyttää sopivia tukitoimenpiteitä, kuten hengitysteiden puhtauden ylläpitämistä ja riittävää nesteytystä. Jos hoito aloitetaan uudelleen, sitä tulee käyttää pienemmällä annoksella. Jos näitä oireita ilmaantuu lapsille tai raskaana oleville potilaille, lääkettä ei saa aloittaa uudelleen.
Motorinen levottomuus: Oireita voivat olla levottomuus tai hermostuneisuus ja joskus unettomuus. Nämä oireet häviävät usein itsestään. Joskus nämä oireet voivat olla samanlaisia kuin alkuperäiset neuroottiset tai psykoottiset oireet. Annosta ei saa suurentaa ennen kuin nämä sivuvaikutukset ovat hävinneet.
Jos näistä oireista tulee liian vaikeita, ne voidaan yleensä hallita annosta pienentämällä tai vaihtamalla lääkettä. Hoito Parkinsonin taudin vastaisilla aineilla, bentsodiatsepiineilla tai propranololilla voi olla hyödyllistä.
Pseudoparkinsonismi: Oireita voivat olla: naamiomainen facies, kuolaa, vapina, pillereiden vieriminen, hammaspyörän jäykkyys ja sekoittuva kävely. Useimmissa tapauksissa nämä oireet ovat helposti hallinnassa, kun samanaikaisesti annetaan parkinsonismilääkettä. Parkinsonismilääkkeitä tulee käyttää vain tarvittaessa. Yleensä muutaman viikon - 2 tai 3 kuukauden hoito riittää. Tämän ajan jälkeen potilaat tulee arvioida hoidon jatkamisen tarpeen määrittämiseksi. (Huomautus: Levodopan ei ole havaittu olevan tehokas antipsykoottisten lääkkeiden aiheuttamassa pseudoparkinsonismissa.) Joskus on tarpeen pienentää toratsiinin (klooripromatsiini) annosta tai lopettaa lääke.
Tardiivi dyskinesia: Kuten kaikilla psykoosilääkkeillä, tardiivia dyskinesiaa saattaa ilmetä joillakin potilailla, jotka saavat pitkäaikaista hoitoa tai lääkehoidon lopettamisen jälkeen. Oireyhtymä voi myös kehittyä, vaikkakin paljon harvemmin, suhteellisen lyhyiden hoitojaksojen jälkeen pienillä annoksilla. Tämä oireyhtymä esiintyy kaikissa ikäryhmissä. Vaikka sen esiintyvyys näyttää olevan suurin iäkkäillä potilailla, erityisesti iäkkäillä naisilla, on mahdotonta luottaa esiintyvyysarvioihin, jotta voidaan ennustaa antipsykoottisen hoidon alussa, mille potilaille oireyhtymä todennäköisesti kehittyy. Oireet ovat pysyviä ja joillakin potilailla näyttävät olevan peruuttamattomia. Oireyhtymälle on ominaista kielen, kasvojen, suun tai leuan rytmiset tahattomat liikkeet (esim. kielen ulkoneminen, poskien turvotus, suun rypistäminen, pureskeluliikkeet). Joskus näihin voi liittyä raajojen tahattomia liikkeitä. Harvinaisissa tapauksissa nämä raajojen tahattomat liikkeet ovat tardiivin dyskinesian ainoa ilmentymä. Tardiivin dyskinesian muunnos, tardiivin dystonia, on myös kuvattu.
Tardiiviin dyskinesiaan ei ole tunnettua tehokasta hoitoa; Parkinsonismin vastaiset aineet eivät lievitä tämän oireyhtymän oireita. Jos tämä on kliinisesti mahdollista, kaikkien psykoosilääkkeiden käyttö on keskeytettävä, jos näitä oireita ilmaantuu. Jos hoito on aloitettava uudelleen, lääkkeen annosta suurennetaan tai muuhun antipsykoottiseen aineeseen on vaihdettava, oireyhtymä voi peittyä.
On raportoitu, että kielen hienot vermikulaariset liikkeet voivat olla oireyhtymän varhainen merkki ja jos lääkitys lopetetaan tuolloin, oireyhtymä ei välttämättä kehitty.
Haitalliset käyttäytymisvaikutukset — Psykoottisia oireita ja katatonisia tiloja on raportoitu harvoin.
Muut keskushermostovaikutukset — Pahanlaatuista neuroleptioireyhtymää (NMS) on raportoitu psykoosilääkkeiden käytön yhteydessä. (Katso VAROITUKSET .) Aivoturvotusta on raportoitu.
Kouristuskohtauksia (petit mal ja grand mal) on raportoitu erityisesti potilailla, joilla on EEG-poikkeavuuksia tai joilla on ollut tällaisia häiriöitä.
Myös aivo-selkäydinnesteen proteiinien poikkeavuuksia on raportoitu.
Lieviä urtikariatyyppisiä tai valoherkkyysreaktioita esiintyy. Vältä liiallista altistumista auringolle. Vakavampia reaktioita, mukaan lukien eksfoliatiivista ihotulehdusta, on raportoitu ajoittain.
Hoitohenkilöstöllä on raportoitu kosketusihottumaa; sen vuoksi suositellaan kumikäsineiden käyttöä annettaessa Thorazine (klooripromatsiini) nestettä tai injektoitavaa.
Lisäksi on raportoitu astmaa, kurkunpään turvotusta, angioneuroottista turvotusta ja anafylaktoidisia reaktioita.
Endokriiniset häiriöt Naisilla voi esiintyä imetystä ja kohtalaista rintojen turvotusta suurilla annoksilla. Jos se jatkuu, pienennä annosta tai lopeta lääke. Vääriä positiivisia raskaustestejä on raportoitu, mutta niiden esiintyminen on vähemmän todennäköistä, kun käytetään seerumitestiä. Amenorreaa ja gynekomastiaa on myös raportoitu. Hyperglykemiaa, hypoglykemiaa ja glykosuriaa on raportoitu.
Autonomiset reaktiot : Satunnainen suun kuivuminen; nenän tukkoisuus; pahoinvointi; ummetus; ummetus; adynaaminen ileus; virtsanpidätys; priapismi; mioosi ja mydriaasi, atoninen paksusuoli, siemensyöksyhäiriöt/impotenssi.
Erityisiä huomioita pitkäaikaisessa terapiassa: Ihon pigmentaatiota ja silmämuutoksia on ilmennyt joillakin potilailla, jotka ovat ottaneet suuria annoksia toratsiinia (klooripromatsiinia) pitkiä aikoja.
Ihon pigmentaatio — Harvinaisia ihon pigmentaatiota on havaittu sairaalahoidetuilla mielisairailla, pääasiassa naisilla, jotka ovat saaneet lääkettä yleensä vähintään 3 vuoden ajan annoksina 500–1500 mg päivässä. Pigmenttimuutokset, jotka rajoittuvat vartalon näkyville alueille, vaihtelevat lähes huomaamattomasta ihon tummumisesta liuskekiven harmaaseen väriin, jossa on joskus violetti sävy. Histologinen tutkimus paljastaa pigmentin, pääasiassa dermiksessä, joka on todennäköisesti melaniinin kaltainen kompleksi. Pigmentaatio voi haalistua lääkkeen käytön lopettamisen jälkeen.
Silmän muutokset — Silmämuutoksia on esiintynyt useammin kuin ihon pigmentaatiota, ja niitä on havaittu sekä pigmentoituneilla että ei-pigmentoituneilla potilailla, jotka ovat saaneet toratsiinia (klooripromatsiinia) yleensä 2 vuoden ajan tai pitempään 300 mg:n vuorokausiannoksina tai enemmän. Silmän muutoksille on ominaista hienojen hiukkasten kerääntyminen linssiin ja sarveiskalvoon. Edistyneemmissä tapauksissa tähtimäisiä opasiteettia on havaittu myös linssin etuosassa. Silmäkertymien luonnetta ei ole vielä määritetty. Pienellä määrällä potilaita, joilla on vakavampia silmämuutoksia, on ollut jonkin verran näkövammaa. Näiden sarveiskalvon ja linssimäisten muutosten lisäksi on raportoitu epiteelin keratopatiaa ja pigmentaarista retinopatiaa. Raportit viittaavat siihen, että silmävauriot voivat taantua lääkkeen lopettamisen jälkeen.
Koska silmämuutosten esiintyminen näyttää liittyvän annostasoihin ja/tai hoidon kestoon, on ehdotettu, että pitkäaikaispotilaille, jotka käyttävät kohtalaisia tai suuria annoksia, silmät tarkastetaan säännöllisesti.
Etiologia — Molempien reaktioiden etiologia ei ole selvä, mutta valolle altistuminen sekä annostus/hoidon kesto näyttävät olevan merkittävin tekijä. Jos jompaakumpaa näistä reaktioista havaitaan, lääkärin tulee punnita hoidon jatkamisen hyötyjä mahdollisiin riskeihin nähden ja päättää yksittäisen tapauksen perusteella, jatketaanko nykyistä hoitoa, pienennetäänkö annosta vai poistetaanko lääke.
Muut haittavaikutukset: Lievä kuume voi ilmaantua suurten IM-annosten jälkeen. Hyperpyreksiaa on raportoitu. Joskus esiintyy ruokahalun ja painon nousua. Perifeeristä turvotusta ja systeemistä lupus erythematosuksen kaltaista oireyhtymää on raportoitu.
Huomautus: Fenotiatsiineja saaneilla potilailla on satunnaisesti raportoitu äkillistä kuolemaa. Joissakin tapauksissa syynä näytti olevan sydämenpysähdys tai tukehtuminen yskärefleksin epäonnistumisesta.
HUUMEIDEN VUOROVAIKUTUKSET
Tietoja ei ole annettu.
VAROITUKSET
Ekstrapyramidaaliset oireet, joita voi ilmetä toratsiinin (klooripromatsiini) seurauksena, voidaan sekoittaa keskushermoston oireisiin diagnosoimattomasta primaarisesta sairaudesta, joka on vastuussa oksentelusta, esim. Reyen oireyhtymä tai muu enkefalopatia. Toratsiinin (klooripromatsiini) ja muiden mahdollisten hepatotoksiinien käyttöä tulee välttää lapsilla ja nuorilla, joiden merkit ja oireet viittaavat Reyen oireyhtymään.
Tardiivi dyskinesia: Tardiivi dyskinesia, oireyhtymä, joka koostuu mahdollisesti palautumattomista, tahattomista, dyskineettisistä liikkeistä, voi kehittyä potilailla, joita hoidetaan psykoosilääkkeillä. Vaikka oireyhtymän esiintyvyys näyttää olevan korkein vanhuksilla, erityisesti iäkkäillä naisilla, on mahdotonta luottaa esiintyvyysarvioihin sen ennustamiseksi antipsykoottisen hoidon alussa, ketkä potilaat todennäköisesti saavat oireyhtymän. Ei tiedetä, eroavatko psykoosilääkkeet tardiivista dyskinesiasta.
Sekä oireyhtymän kehittymisriskin että sen palautumisen todennäköisyyden uskotaan kasvavan hoidon keston ja potilaalle annettavien psykoosilääkkeiden kumulatiivisen kokonaisannoksen kasvaessa. Oireyhtymä voi kuitenkin kehittyä, vaikkakin paljon harvemmin, suhteellisen lyhyiden hoitojaksojen jälkeen pienillä annoksilla.
Tardiivin dyskinesian vakiintuneille tapauksille ei ole tunnettua hoitoa, vaikka oireyhtymä voi lievittyä osittain tai kokonaan, jos antipsykoottinen hoito lopetetaan. Antipsykoottinen hoito itsessään voi kuitenkin tukahduttaa (tai osittain tukahduttaa) oireyhtymän merkit ja oireet ja saattaa siten mahdollisesti peittää taustalla olevan sairauden. Oireisen suppression vaikutusta oireyhtymän pitkäaikaiseen kulumiseen ei tunneta.
Nämä näkökohdat huomioon ottaen antipsykoottisia lääkkeitä tulee määrätä tavalla, joka todennäköisimmin minimoi tardiivin dyskinesian esiintymisen. Krooninen antipsykoottinen hoito tulee yleensä varata potilaille, jotka kärsivät kroonisesta sairaudesta, jonka 1) tiedetään reagoivan psykoosilääkkeisiin ja 2) joille ei ole saatavilla tai sopivia vaihtoehtoisia, yhtä tehokkaita mutta mahdollisesti vähemmän haitallisia hoitoja. Potilailla, jotka tarvitsevat kroonista hoitoa, tulee pyrkiä pienintä annosta ja lyhyintä hoidon kestoa, joka tuottaa tyydyttävän kliinisen vasteen. Hoidon jatkamisen tarvetta tulee arvioida uudelleen säännöllisesti.
Jos antipsykoottisia lääkkeitä käyttävällä potilaalla ilmenee tardiivin dyskinesian merkkejä ja oireita, lääkkeen käytön lopettamista tulee harkita. Jotkut potilaat voivat kuitenkin tarvita hoitoa oireyhtymästä huolimatta.
Lisätietoja tardiivin dyskinesian kuvauksesta ja sen kliinisestä havaitsemisesta on osissa VAROTOIMENPITEET ja HAITTAVAIKUTUKSET .
Maligni neuroleptinen oireyhtymä (NMS): Mahdollisesti kuolemaan johtava oireyhtymä, jota joskus kutsutaan maligniksi neuroleptioireyhtymäksi (NMS), on raportoitu psykoosilääkkeiden yhteydessä. MNS:n kliinisiä oireita ovat hyperpyreksia, lihasjäykkyys, muuttunut henkinen tila ja todisteet autonomisesta epävakaudesta (epäsäännöllinen pulssi tai verenpaine, takykardia, hikoilu ja sydämen rytmihäiriöt).
Tätä oireyhtymää sairastavien potilaiden diagnostinen arviointi on monimutkaista. Diagnoosia tehtäessä on tärkeää tunnistaa tapaukset, joissa kliininen esitys sisältää sekä vakavan sairauden (esim. keuhkokuume, systeeminen infektio jne.) että hoitamattomia tai riittämättömästi hoidettuja ekstrapyramidaalisia merkkejä ja oireita (EPS). Muita tärkeitä näkökohtia erotusdiagnoosissa ovat keskushermoston antikolinerginen toksisuus, lämpöhalvaus, lääkekuume ja primaarinen keskushermoston (CNS) patologia.
NMS-taudin hoitoon tulisi kuulua 1) psykoosilääkkeiden ja muiden samanaikaisen hoidon kannalta välttämättömien lääkkeiden välitön lopettaminen, 2) intensiivinen oireenmukainen hoito ja lääketieteellinen seuranta sekä 3) kaikkien samanaikaisten vakavien lääketieteellisten ongelmien hoito, joihin on saatavilla erityisiä hoitoja. Ei ole olemassa yleistä yksimielisyyttä komplisoitumattoman NMS:n erityisistä farmakologisista hoito-ohjelmista.
Jos potilas tarvitsee psykoosilääkehoitoa NMS:stä toipumisen jälkeen, lääkehoidon mahdollista uudelleen aloittamista tulee harkita huolellisesti. Potilasta on seurattava huolellisesti, koska NMS-taudin uusiutumista on raportoitu.
Enkefalopaattista oireyhtymää (jolle on ominaista heikkous, letargia, kuume, vapina ja sekavuus, ekstrapyramidaalioireet, leukosytoosi, kohonneet seerumin entsyymit, BUN ja FBS) on esiintynyt muutamilla potilailla, joita on hoidettu litiumilla ja psykoosilääkkeellä. Joissakin tapauksissa oireyhtymää seurasi peruuttamaton aivovaurio. Koska näiden tapahtumien ja litiumin ja psykoosilääkkeiden samanaikaisen annon välillä on mahdollinen syy-yhteys, tällaista yhdistelmähoitoa saavia potilaita on seurattava tarkasti neurologisen toksisuuden varhaisten todisteiden varalta, ja hoito on lopetettava välittömästi, jos tällaisia oireita ilmaantuu. Tämä enkefalopaattinen oireyhtymä voi olla samanlainen tai sama kuin maligni neuroleptioireyhtymä (NMS).
Toratsiini (klooripromatsiini) -ampullit ja usean annoksen injektiopullot sisältävät natriumbisulfiittia ja natriumsulfiittia, sulfiitteja, jotka voivat aiheuttaa allergisia reaktioita, mukaan lukien anafylaktisia oireita ja hengenvaarallisia tai lievempiä astmakohtauksia tietyillä herkillä ihmisillä. Sulfiittiherkkyyden yleinen esiintyvyys väestössä on tuntematon ja todennäköisesti alhainen. Sulfiittiherkkyyttä havaitaan useammin astmaatikoilla kuin ei-astmaisilla.
Potilaiden, joilla on luuydindepressio tai joilla on aiemmin todettu yliherkkyysreaktio (esim. veren dyskrasiat, keltaisuus) fenotiatsiinin kanssa, ei tule antaa fenotiatsiinia, mukaan lukien toratsiini (klooripromatsiini), elleivät lääkärin arvion mukaan hoidon mahdolliset hyödyt ole suuremmat kuin mahdollinen vaara.
Toratsiini (klooripromatsiini) voi heikentää henkisiä ja/tai fyysisiä kykyjä, erityisesti hoidon ensimmäisten päivien aikana. Siksi varoita potilaita valppautta vaativista toiminnoista (esim. ajoneuvojen tai koneiden käyttö).
Alkoholin käyttöä tämän lääkkeen kanssa tulee välttää mahdollisten additiivisten vaikutusten ja hypotension vuoksi. Toratsiini (klooripromatsiini) voi estää guanetidiinin ja vastaavien yhdisteiden verenpainetta alentavan vaikutuksen.
Käyttö raskauden aikana: Thorazine (klooripromatsiini) käytön turvallisuutta raskauden aikana ei ole osoitettu. Siksi lääkkeen antamista raskaana oleville potilaille ei suositella, paitsi jos se on lääkärin harkinnan mukaan välttämätöntä. Mahdollisten hyötyjen tulisi olla selvästi suurempia kuin mahdolliset vaarat. Vastasyntyneillä, joiden äidit ovat saaneet fenotiatsiineja, on raportoitu tapauksia pitkittyneestä keltaisuudesta, ekstrapyramidaalisista oireista, hyperrefleksiasta tai hyporefleksiasta.
Jyrsijöillä tehdyt lisääntymistutkimukset ovat osoittaneet sikiötoksisuuden, lisääntyneen vastasyntyneiden kuolleisuuden ja lääkkeen siirtymisen imetykseen. Lääkehoidettujen jyrsijöiden jälkeläisillä tehdyt testit osoittavat suorituskyvyn heikkenemistä. Pysyvien neurologisten vaurioiden mahdollisuutta ei voida sulkea pois.
Imettävät äidit: On näyttöä siitä, että klooripromatsiini erittyy imettävien äitien rintamaitoon. Koska klooripromatsiini voi aiheuttaa vakavia haittavaikutuksia imetettäville imeväisille, on tehtävä päätös, lopetetaanko imetys vai lopetetaanko lääkehoito ottaen huomioon lääkkeen merkitys äidille.
VAROTOIMENPITEET
Kenraali
Koska on todennäköistä, että joillekin kroonisesti psykoosilääkkeille altistuneille potilaille kehittyy tardiivi dyskinesia, on suositeltavaa, että kaikille potilaille, joilla kroonista käyttöä harkitaan, annetaan mahdollisuuksien mukaan täydelliset tiedot tästä riskistä. Potilaille ja/tai heidän huoltajilleen tiedottamista tehtäessä on luonnollisesti otettava huomioon kliiniset olosuhteet ja potilaan pätevyys ymmärtää annetut tiedot.
Toratsiinia (klooripromatsiinia) tulee antaa varoen henkilöille, joilla on sydän-, verisuoni-, maksa- tai munuaissairaus. On näyttöä siitä, että potilaat, joilla on ollut maksakirroosista johtuva hepaattinen enkefalopatia, ovat lisääntyneet herkkyydellä toratsiinin (klooripromatsiini) keskushermostovaikutuksille (eli aivotoiminnan heikkeneminen ja EEG:n epänormaali hidastuminen).
Keskushermostoa lamaavan vaikutuksensa vuoksi Thorazinea (klooripromatsiinia) tulee käyttää varoen potilailla, joilla on kroonisia hengityselinsairauksia, kuten vaikea astma, emfyseema ja akuutit hengitystieinfektiot, erityisesti lapsille (1-12-vuotiaat).
Koska toratsiini (klooripromatsiini) voi tukahduttaa yskärefleksin, oksentelun aspiraatio on mahdollista.
Toratsiini (klooripromatsiini) pidentää ja tehostaa keskushermostoa lamaavien aineiden, kuten anestesia-aineiden, barbituraattien ja huumeiden, vaikutusta. Kun toratsiinia (klooripromatsiinia) annetaan samanaikaisesti, tarvitaan noin 1/4 - 1/2 tällaisten aineiden tavanomaisesta annoksesta. Kun toratsiinia (klooripromatsiinia) ei anneta keskushermostoa lamaavien aineiden tarpeen vähentämiseksi, on parasta lopettaa tällaiset masennuslääkkeet ennen Thorazine (klooripromatsiini) -hoidon aloittamista. Nämä aineet voidaan myöhemmin ottaa uudelleen käyttöön pieninä annoksina ja lisätä tarpeen mukaan.
Huomautus: Toratsiini (klooripromatsiini) ei tehosta barbituraattien antikonvulsiivista vaikutusta. Siksi kouristuslääkkeiden, mukaan lukien barbituraattien, annosta ei pidä pienentää, jos Thorazine (klooripromatsiini) aloitetaan. Sen sijaan aloita Thorazine (klooripromatsiini) pienillä annoksilla ja lisää tarvittaessa.
Käytä varoen henkilöille, jotka altistuvat äärimmäiselle kuumuudelle, organofosforihyönteismyrkkyille ja henkilöille, jotka saavat atropiinia tai vastaavia lääkkeitä.
Antipsykoottiset lääkkeet nostavat prolaktiinitasoja; nousu jatkuu kroonisen annon aikana. Kudosviljelykokeet osoittavat, että noin 1/3 ihmisen rintasyövistä on prolaktiinista riippuvaisia in vitro, mikä on mahdollisesti tärkeä tekijä, jos näiden lääkkeiden määrääminen harkitaan potilaalle, jolla on aiemmin todettu rintasyöpä. Vaikka häiriöitä, kuten galaktorreaa, amenorreaa, gynekomastiaa ja impotenssia on raportoitu, seerumin kohonneiden prolaktiinipitoisuuksien kliinistä merkitystä ei tunneta useimmilla potilailla. Jyrsijöillä on havaittu lisääntynyttä rintarauhasen kasvaimia psykoosilääkkeiden pitkäaikaisen käytön jälkeen. Tähän mennessä tehdyt kliiniset tai epidemiologiset tutkimukset eivät kuitenkaan ole osoittaneet yhteyttä näiden lääkkeiden kroonisen annon ja maitorauhasen kasvainten muodostumisen välillä; saatavilla olevaa näyttöä pidetään liian rajallisena ollakseen ratkaiseva tällä hetkellä.
Kromosomipoikkeavuuksia siittiösoluissa ja epänormaaleja siittiöitä on osoitettu jyrsijöillä, joita on hoidettu tietyillä psykoosilääkkeillä.
Kuten kaikkia lääkkeitä, joilla on antikolinerginen vaikutus ja/tai aiheuttavat mydriaasin, klooripromatsiinia tulee käyttää varoen glaukoomapotilailla.
Klooripromatsiini heikentää oraalisten antikoagulanttien vaikutusta.
Fenotiatsiinit voivat aiheuttaa alfa-adrenergisen salpauksen.
Klooripromatsiini voi alentaa kouristuskynnystä; antikonvulsanttien annostusta voi olla tarpeen muuttaa. Antikonvulsiiviset vaikutukset eivät voi vahvistua. On kuitenkin raportoitu, että klooripromatsiini voi häiritä Dilantin®*:n metaboliaa ja siten aiheuttaa Dilantinin toksisuutta.
Samanaikainen anto propranololin kanssa johtaa molempien lääkkeiden plasmapitoisuuksien nousuun.
Tiatsididiureetit voivat pahentaa ortostaattista hypotensiota, jota voi esiintyä fenotiatsiinien yhteydessä.
Fenotiatsiinien läsnäolo voi tuottaa vääriä positiivisia fenyyliketonuria (PKU) -testituloksia.
Lääkkeitä, jotka alentavat kohtauskynnystä, mukaan lukien fenotiatsiinijohdannaiset, ei saa käyttää Amipaque®†:n kanssa. Kuten muidenkin fenotiatsiinijohdannaisten kanssa, Thorazine (klooripromatsiini) tulee lopettaa vähintään 48 tuntia ennen myelografiaa, sitä ei saa jatkaa vähintään 24 tuntia toimenpiteen jälkeen, eikä sitä tule käyttää pahoinvoinnin ja oksentelun hillitsemiseen ennen myelografiaa tai toimenpiteen jälkeen. Amipaquen kanssa.
Pitkäaikainen terapia: Lääkkeen kumulatiiviseen vaikutukseen liittyvien haittavaikutusten todennäköisyyden vähentämiseksi potilaita, jotka ovat saaneet pitkäaikaista Thorazine- (klooripromatsiini) ja/tai muiden psykoosilääkkeiden hoitoa, on arvioitava säännöllisesti, jotta voidaan päättää, voidaanko ylläpitoannosta pienentää tai lääkehoito lopettaa.
Antiemeettinen vaikutus: Thorazine (klooripromatsiini) antiemeettinen vaikutus voi peittää muiden lääkkeiden yliannostuksen merkit ja oireet ja saattaa hämärtää muiden sairauksien, kuten suolitukoksen, aivokasvaimen ja Reyen oireyhtymän, diagnoosin ja hoidon. (Katso VAROITUKSET .)
Kun toratsiinia (klooripromatsiinia) käytetään syövän kemoterapeuttisten lääkkeiden kanssa, toratsiinin (klooripromatsiini) antiemeettinen vaikutus voi peittää oksentamisen merkkinä näiden aineiden toksisuudesta.
Äkillinen nosto: Kuten muutkin fenotiatsiinit, toratsiinin (klooripromatsiini) ei tiedetä aiheuttavan psyykkistä riippuvuutta, eikä se aiheuta toleranssia tai riippuvuutta. Suuriannoksisen hoidon äkillisen keskeyttämisen jälkeen saattaa kuitenkin esiintyä joitakin fyysisen riippuvuuden oireita muistuttavia oireita, kuten gastriittia, pahoinvointia ja oksentelua, huimausta ja vapinaa. Nämä oireet voidaan yleensä välttää tai vähentää vähentämällä annosta asteittain tai jatkamalla samanaikaista parkinsonismilääkkeiden käyttöä useita viikkoja Thorazine (klooripromatsiini) lopettamisen jälkeen.
YLIANNOSTUS
(Katso myös HAITTAVAIKUTUKSET .)
OIREET – Pääasiassa keskushermoston laman oireita uneliaisuuteen tai koomaan asti. Hypotensio ja ekstrapyramidaaliset oireet.
Muita mahdollisia ilmenemismuotoja ovat kiihtyneisyys ja levottomuus, kouristukset, kuume, autonomiset reaktiot, kuten suun kuivuminen ja ileus, EKG-muutokset ja sydämen rytmihäiriöt.
HOITO – On tärkeää määrittää muut potilaan ottamat lääkkeet, koska monilääkehoito on yleistä yliannostustilanteissa. Hoito on pääosin oireenmukaista ja tukevaa. Varhainen mahahuuhtelu auttaa. Potilasta on tarkkailtava ja hengitystiet pidetään avoimina, koska ekstrapyramidaalimekanismi voi aiheuttaa dysfagiaa ja hengitysvaikeuksia vakavassa yliannostuksessa. Älä yritä aiheuttaa oksentelua, koska pään tai kaulan dystoninen reaktio voi johtaa oksennukseen. Ekstrapyramidaalisia oireita voidaan hoitaa parkinsonismilääkkeillä, barbituraateilla tai Benadrylilla. Katso näiden tuotteiden reseptitiedot. Hengityslaman lisääntymistä on vältettävä.
Jos piristeen antaminen on toivottavaa, suositellaan amfetamiinia, dekstroamfetamiinia tai kofeiinia natriumbentsoaatin kanssa. Stimulantteja, jotka voivat aiheuttaa kouristuksia (esim. pikrotoksiinia tai pentyleenitetratsolia), tulee välttää.
Jos hypotensiota esiintyy, on aloitettava normaalit toimenpiteet verenkiertohäiriön hallintaan. Jos on toivottavaa antaa vasokonstriktoria, Levophed ja Neo-Synephrin ovat sopivimpia. Muita painetta lisääviä aineita, mukaan lukien epinefriini, ei suositella, koska fenotiatsiinijohdannaiset voivat kumota näiden aineiden tavanomaisen kohottavan vaikutuksen ja alentaa verenpainetta entisestään.
Rajoitettu kokemus osoittaa, että fenotiatsiinit eivät ole dialysoitavissa.
Erityishuomautus Spansule®-kapseleista – Koska suuri osa Spansule-kapselilääkkeistä on päällystetty asteittaista vapautumista varten, hoitoa, joka on suunnattu niellyn lääkkeen vaikutusten kumoamiseen ja potilaan tukemiseen, tulee jatkaa niin kauan kuin yliannostusoireita on jäljellä. Suolaliuokset ovat hyödyllisiä nopeuttamaan sellaisten pellettien evakuointia, joista ei ole vielä vapautunut lääkettä.
VASTA-AIHEET
Ei saa käyttää potilailla, joiden tiedetään olevan yliherkkiä fenotiatsiineille.
Ei saa käyttää koomassa tai jos läsnä on suuria määriä keskushermostoa lamaavia aineita (alkoholi, barbituraatit, huumeet jne.).
KLIININEN FARMAKOLOGIA
TOIMINNOT
Tarkkaa mekanismia, jolla klooripromatsiinin terapeuttiset vaikutukset muodostuvat, ei tunneta. Pääasialliset farmakologiset vaikutukset ovat psykotrooppisia. Sillä on myös rauhoittava ja antiemeettinen vaikutus.
Klooripromatsiinilla on vaikutuksia keskushermoston kaikilla tasoilla – ensisijaisesti subkortikaalisilla tasoilla – sekä useisiin elinjärjestelmiin. Klooripromatsiinilla on voimakas antiadrenerginen ja heikompi perifeerinen antikolinerginen aktiivisuus; ganglioninen estovaikutus on suhteellisen vähäinen. Sillä on myös lievää antihistamiini- ja antiserotoniiniaktiivisuutta.
POTILASTIEDOT
Tietoja ei ole annettu. Katso VAROITUKSET ja VAROTOIMENPITEET osiot.
