Ehkäisypillerit: Ovral 300mcg Norgestrel Käyttö, sivuvaikutukset ja annostus. Hinta verkkoapteekissa. Geneeriset lääkkeet ilman reseptiä.
LO/OVRAL®-28 (norgestreeli ja etinyyliestradioli) Tabletit
Potilaita tulee neuvoa, että suun kautta otettavat ehkäisyvalmisteet eivät suojaa HIV:n (AIDS) ja muiden sukupuolitautien, kuten klamydian, sukupuolielinten herpesen, sukupuolielinten syylien, tippurien, hepatiitti B:n ja kupan, tarttumiselta.
KUVAUS
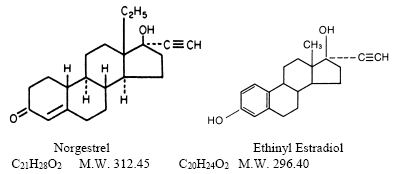
Jokainen LO/OVRAL 300 mcg tabletti sisältää 0,3 mg norgestreeliä (dl-13-beta-etyyli-17-alfa-etinyyli-17-beeta-hydroksigon-4-en-3-onia), täysin synteettistä progestiinia ja 0,03 mg etinyyliestradioli, (19-nor-17a-pregna-1,3,5(10)-trien-20-yyni-3,17-dioli). Ei-aktiivisia aineosia ovat selluloosa, laktoosi, magnesiumstearaatti ja polakriliinikalium.
INDIKAATIOT
Suun kautta otettavat ehkäisyvalmisteet on tarkoitettu raskauden ehkäisyyn naisille, jotka haluavat käyttää tätä tuotetta ehkäisymenetelmänä.
Suun kautta otettavat ehkäisyvalmisteet ovat erittäin tehokkaita. Taulukossa I luetellaan tyypilliset tahattomien raskauksien määrät oraalisten yhdistelmäehkäisyvalmisteiden ja muiden ehkäisymenetelmien käyttäjillä. Näiden ehkäisymenetelmien tehokkuus, lukuun ottamatta sterilointia, IUD:tä ja implantteja, riippuu niiden käytön luotettavuudesta. Menetelmien oikea ja johdonmukainen käyttö voi johtaa pienempään epäonnistumisasteeseen.
ANNOSTELU JA HALLINNOINTI
Maksimaalisen ehkäisytehon saavuttamiseksi Lo/Ovral 300 mikrogrammaa on otettava täsmälleen ohjeiden mukaisesti ja enintään 24 tunnin välein. Ovulaation ja hedelmöittymisen mahdollisuus tulee ottaa huomioon ennen lääkityksen aloittamista.
Lo/Ovral 300mcg:n annos on yksi tabletti päivässä 21 peräkkäisenä päivänä kuukautiskiertoa kohden määrätyn aikataulun mukaisesti. Tablettien käyttö lopetetaan sitten 7 päiväksi (kolme viikkoa käytössä, yksi viikko tauolla).
On suositeltavaa ottaa Lo/Ovral 300 mikrogramman tabletit samaan aikaan joka päivä.
Ensimmäisen lääkitysjakson aikana potilasta neuvotaan ottamaan yksi Lo/Ovral 300 mikrogramman tabletti päivittäin 21 peräkkäisenä päivänä, alkaen kuukautiskierron ensimmäisestä päivästä (1. alkamispäivä) tai kuukautisten alkamista seuraavana sunnuntaina ( Sunnuntai aloitus). (Kuukautisten ensimmäinen päivä on ensimmäinen päivä.) Tämän jälkeen tablettien käyttö lopetetaan viikoksi (7 päiväksi). Vetovuoto tulee yleensä ilmaantua 3 päivän kuluessa Lo/Ovral-hoidon lopettamisesta, eikä se välttämättä ole loppunut ennen seuraavan pakkauksen aloittamista. (Jos Lo/Ovral 300 mcg otetaan ensimmäisen kerran myöhemmin kuin kuukautiskierron ensimmäisenä päivänä tai synnytyksen jälkeen, ehkäisyä ei tulisi käyttää Lo/Ovral 300 mikrogrammaan ennen kuin seitsemän ensimmäisen peräkkäisen käyttöpäivän ja ei-hormonaalisen varasyntymismenetelmän jälkeen. kontrollia tulee käyttää näiden 7 päivän aikana Sunnuntai-aloitus: Ehkäisyä ei saa laittaa Lo/Ovraliin ennen kuin seitsemän ensimmäisen peräkkäisen käyttöpäivän jälkeen, ja ei-hormonaalista ehkäisymenetelmää tulee käyttää näiden 7 päivän aikana . Ovulaation ja hedelmöittymisen mahdollisuus tulee ottaa huomioon ennen lääkityksen aloittamista.)
Potilas aloittaa seuraavan ja kaikki seuraavat 21 päivän Lo/Ovral 300 mikrogramman tablettien hoitojaksot samana viikonpäivänä, jolloin hän aloitti ensimmäisen hoitojaksonsa, noudattaen samaa aikataulua: 21 päivää päällä - 7 vapaapäivää. Hän aloittaa tablettien ottamisen 8. päivänä edellisen pakkauksen viimeisen tabletin jälkeen riippumatta siitä, ovatko kuukautiset alkaneet tai ovatko ne vielä kesken. Jos jossakin syklissä potilas aloittaa tablettien käytön myöhemmin kuin oikeana päivänä, hänen tulee suojautua raskaudelta käyttämällä ei-hormonaalista ehkäisymenetelmää, kunnes hän on ottanut tabletin päivittäin 7 peräkkäisenä päivänä.
Kun potilas on vaihtamassa 21 päivän tablettihoitoa, hänen tulee odottaa 7 päivää viimeisen tabletin ottamisen jälkeen ennen kuin hän aloittaa Lo/Ovral-hoidon. Hän kokee todennäköisesti vieroitusverenvuotoa tämän viikon aikana. Hänen tulee olla varma, että hänen edellisen 21 päivän hoito-ohjelmansa jälkeen ei kulu enempää kuin 7 päivää. Kun potilas on siirtymässä 28 päivän tablettihoitoon, hänen tulee aloittaa ensimmäinen Lo/Ovral 300 mikrogramman pakkaus seuraavana päivänä viimeisen tabletin ottamisen jälkeen. Hänen ei pitäisi odottaa päivääkään pakkausten välillä. Potilas voi vaihtaa vain progestiinia sisältävästä pilleristä minä päivänä tahansa, ja hänen on aloitettava Lo/Ovral seuraavana päivänä. Jos potilas siirtyy implantista tai injektiosta, potilaan tulee aloittaa Lo/Ovral 300 mikrogramman annostelu implantin poistopäivänä tai seuraavana päivänä, jona pitäisi antaa seuraava injektio. Kun potilasta vaihdetaan pelkkää progestiinia sisältävästä pilleristä, injektiosta tai implantista, potilasta tulee neuvoa käyttämään ei-hormonaalista ehkäisymenetelmää ensimmäisten 7 päivän ajan tablettien ottamisesta.
Jos tiputtelu- tai läpäisyvuotoa ilmenee, potilasta neuvotaan jatkamaan samalla hoito-ohjelmalla. Tämäntyyppinen verenvuoto on yleensä ohimenevää ja merkityksetöntä; Jos verenvuoto on kuitenkin jatkuvaa tai pitkittynyttä, potilasta neuvotaan ottamaan yhteyttä terveydenhuollon ammattilaiseen. Vaikka raskaus on epätodennäköistä, jos Lo/Ovralia otetaan ohjeiden mukaan, jos vieroitusvuotoa ei esiinny, raskauden mahdollisuus on otettava huomioon. Jos potilas ei ole noudattanut määrättyä aikataulua (jäänyt ottamatta yhden tai useamman tabletin tai aloittanut niiden ottamisen päivää myöhemmin kuin olisi pitänyt), tulee raskauden todennäköisyys ottaa huomioon ensimmäisten kuukautisten väliin jäämisen yhteydessä ja ryhtyä asianmukaisiin diagnostisiin toimenpiteisiin. . Jos potilas on noudattanut määrättyä hoito-ohjelmaa ja häneltä jää kaksi peräkkäistä kuukautisia väliin, raskaus on suljettava pois. Hormoniehkäisy on lopetettava, jos raskaus varmistuu.
Katso lisätietoja potilaalle unohdetuista tableteista MITÄ TEHDÄ, JOS VÄLITÄÄN PILLEERIT -osiossa YKSITYISKOHTAINEN POTILASMERKINTÄ alla.
Aina kun potilas jättää ottamatta kaksi tai useampia tabletteja, hänen tulee käyttää myös toista ehkäisymenetelmää, kunnes hän on ottanut tabletin päivittäin seitsemän peräkkäisenä päivänä. Jos tablettien unohtamisen jälkeen ilmaantuu läpäisyvuotoa, se on yleensä ohimenevää eikä sillä ole vaikutusta. Ovulaation mahdollisuus kasvaa jokaisena peräkkäisenä päivänä, jolloin aikataulun mukaiset tabletit unohtuvat.
Lo/Ovral-hoito voidaan aloittaa aikaisintaan 28. päivänä synnytyksen jälkeen, ei-imettävälle äidille tai toisen raskauskolmanneksen abortin jälkeen tromboembolian lisääntyneen riskin vuoksi (ks. VASTA-AIHEET, VAROITUKSET, ja VAROTOIMENPITEET tromboemboliseen sairauteen ). Potilasta tulee neuvoa käyttämään ei-hormonaalista varamenetelmää ensimmäisten 7 päivän ajan tablettien ottamisesta. Jos yhdyntä on kuitenkin jo tapahtunut, raskaus tulee sulkea pois ennen yhdistelmäehkäisyvalmisteen käytön aloittamista tai potilaan on odotettava ensimmäisiä kuukautisiaan. Ensimmäisen raskauskolmanneksen abortin tapauksessa, jos potilas aloittaa Lo/Ovral 300 mikrogramman välittömästi, lisäehkäisyä ei tarvita.
MITEN TOIMITETAAN
Lo/Ovral 300 mcg -tabletit (0,3 mg norgestreeliä ja 0,03 mg etinyyliestradiolia) on saatavana 6 PILPAK-annostelijan pakkauksissa, joissa kussakin on 21 tablettia seuraavasti:
NDC 0008-0078, valkoinen, pyöreä tabletti, jossa merkinnät "WYETH" ja "78".
Säilytä kontrolloidussa huoneenlämmössä 20°C - 25°C (68°F - 77°F).
Viitteet saatavilla pyynnöstä.
Wyeth Laboratories, A Wyeth-Ayerst Company, Philadelphia, PA 19101. Rev 07/03. FDA Rev date: 3/6/2002
SIVUVAIKUTUKSET
Seuraavien vakavien haittavaikutusten lisääntynyt riski (ks VAROITUKSET Lisätietoja) on yhdistetty suun kautta otettavien ehkäisyvalmisteiden käyttöön:
Tromboemboliset ja tromboottiset häiriöt ja muut verisuoniongelmat (mukaan lukien tromboflebiitti ja laskimotukos keuhkoembolialla tai ilman sitä, suoliliepeen tromboosi, valtimotromboembolia, sydäninfarkti, aivoverenvuoto, aivoveritulppa), rintarauhasen adenolasia ja reproduction hepa organoomas tai hyvänlaatuiset maksakasvaimet), silmävauriot (mukaan lukien verkkokalvon verisuonitukos), sappirakon sairaus, hiilihydraatti- ja lipidivaikutukset, kohonnut verenpaine ja päänsärky, mukaan lukien migreeni.
Seuraavia haittavaikutuksia on raportoitu potilailla, jotka ovat saaneet oraalisia ehkäisyvalmisteita ja joiden uskotaan liittyvän lääkkeisiin (aakkosjärjestyksessä):
Akne Amenorrea Anafylaktiset/anafylaktoidiset reaktiot, mukaan lukien nokkosihottuma, angioedeema ja vakavat reaktiot, joihin liittyy hengitys- ja verenkiertoelimistön oireita Läpäisyverenvuoto Rintojen muutokset: arkuus, kipu, suureneminen, erittyminen Budd-Chiarin oireyhtymä Kohdunkaulan eroosio ja eritys, muutos kolestaattisessa keltaisuus Kolestaattinen keltaisuus Korea, entinen paksusuolentulehdus Sarveiskalvon kaarevuus (jyrkkyys), imetyksen väheneminen heti synnytyksen jälkeen Huimaus Turvotus/nesteen kertymä Erythema multiforme Erythema nodosum Ruoansulatuskanavan oireet (kuten vatsakipu, kouristukset ja turvotus) Hirsutismi Piilolinssien sietokyvyttömyys, libidon muutokset Melasma/kloasma, joka saattaa jatkua Kuukautiset, mielialan muutokset, mukaan lukien masennus Pahoinvointi Hermostuneisuus Haimatulehdus Porfyria, ihottuman paheneminen (allerginen) Seerumin folaattipitoisuudet, täplittämisen väheneminen Systeeminen lupus erythematosus, tilapäisen hedelmättömyyden paheneminen hoidon lopettamisen jälkeen, vaginiitti g kandidiaasi Suonikohjut, oksentelun paheneminen Paino tai ruokahalu (lisään tai vähenee),
Seuraavia haittavaikutuksia on raportoitu oraalisten ehkäisyvalmisteiden käyttäjillä:
Kaihi Kystiitin kaltainen oireyhtymä Dysmenorrea Hemolyyttinen ureeminen oireyhtymä Hemorraginen eruptio Optinen neuriitti, joka voi johtaa osittaiseen tai täydelliseen näön menetykseen Porfyria Premenstruaalinen oireyhtymä Munuaisten vajaatoiminta
HUUMEIDEN VUOROVAIKUTUKSET
Muiden tuotteiden samanaikaiseen käyttöön liittyvät muutokset ehkäisyn tehokkuudessa:
Ehkäisyteho saattaa heikentyä, kun hormonaalisia ehkäisyvalmisteita käytetään samanaikaisesti antibioottien, kouristuslääkkeiden ja muiden ehkäisysteroidien metaboliaa kiihdyttävien lääkkeiden kanssa. Tämä voi johtaa tahattomaan raskauteen tai läpilyöntiverenvuotoon. Esimerkkejä ovat rifampiini, rifabutiini, barbituraatit, primidoni, fenyylibutatsoni, fenytoiini, deksametasoni, karbamatsepiini, felbamaatti, okskarbatsepiini, topiramaatti, griseofulviini ja modafiniili.
Kirjallisuudessa on raportoitu useita tapauksia, joissa ehkäisy on epäonnistunut ja verenvuoto on aiheuttanut samanaikaisen antibioottien, kuten ampisilliinin ja muiden penisilliinien sekä tetrasykliinien käytön, mahdollisesti estrogeenien enterohepaattisen kierrätyksen heikkenemisen vuoksi. Kliinisissä farmakologisissa tutkimuksissa, joissa on selvitetty yhdistelmäehkäisytablettien ja näiden antibioottien välisiä yhteisvaikutuksia, on kuitenkin raportoitu epäjohdonmukaisia tuloksia. Estrogeenien enterohepaattista kierrätystä voivat myös heikentää suoliston läpikulkuaikaa lyhentävät aineet.
Useita anti-HIV-proteaasi-inhibiittoreita on tutkittu yhdessä oraalisten hormonaalisten yhdistelmäehkäisyvalmisteiden kanssa; merkittäviä muutoksia (nousua ja laskua) plasman estrogeenin ja progestiinin pitoisuuksissa on havaittu joissakin tapauksissa. Suun kautta otettavien ehkäisyvalmisteiden turvallisuus ja teho voivat heikentyä, jos samanaikaisesti annetaan HIV-proteaasin estäjiä. Terveydenhuollon ammattilaisten tulee katsoa yksittäisten anti-HIV-proteaasi-inhibiittoreiden etiketistä lisätietoja lääkkeiden yhteisvaikutuksista.
Mäkikuismaa (Hypericum perforatum) sisältävät kasviperäiset tuotteet voivat indusoida maksaentsyymejä (sytokromi P 450) ja p-glykoproteiinin kuljettajaa ja heikentää ehkäisysteroidien tehoa. Tämä voi myös aiheuttaa läpimurtoverenvuotoa.
Käytettäessä samanaikaisesti etinyyliestradiolia sisältäviä tuotteita ja aineita, jotka voivat johtaa plasman steroidihormonipitoisuuksien laskuun, on suositeltavaa käyttää ei-hormonaalista ehkäisymenetelmää säännöllisen Lo/Ovral-annoksen lisäksi. Jos plasman etinyyliestradiolin pitoisuuksien alentamiseen johtavan aineen käyttö on tarpeen pidemmän aikaa, yhdistelmäehkäisyvalmisteita ei tule pitää ensisijaisena ehkäisyvälineenä.
Kun on lopetettu sellaisten aineiden käyttö, jotka voivat johtaa plasman etinyyliestradiolin pitoisuuksien laskuun, ei-hormonaalisen ehkäisymenetelmän käyttöä suositellaan 7 päivän ajan. Varamenetelmän pidempi käyttö on suositeltavaa, kun on lopetettu sellaisten aineiden käyttö, jotka ovat johtaneet maksan mikrosomaalisten entsyymien induktioon, mikä on johtanut etinyyliestradiolipitoisuuksien laskuun. Voi kestää useita viikkoja, ennen kuin entsyymi-induktio on laantunut kokonaan, riippuen annoksesta, käytön kestosta ja indusoivan aineen eliminaationopeudesta.
Samanaikaisesti käytettäviin lääkkeisiin liittyvä plasmapitoisuuden nousu
Atorvastatiinin ja tiettyjen etinyyliestradiolia sisältävien oraalisten ehkäisyvalmisteiden samanaikainen käyttö suurentaa etinyyliestradiolin AUC-arvoja noin 20 %. Tämän yhteisvaikutuksen mekanismia ei tunneta. Askorbiinihappo ja asetaminofeeni lisäävät etinyyliestradiolin biologista hyötyosuutta, koska nämä lääkkeet toimivat kilpailevina estäjinä etinyyliestradiolin sulfaatiolle maha-suolikanavan seinämässä, mikä on tunnettu etinyyliestradiolin eliminaatioreitti. CYP 3A4:n estäjät, kuten indinaviiri, itrakonatsoli, ketokonatsoli, flukonatsoli ja troleandomysiini, voivat lisätä plasman hormonitasoja. Troleandomysiini voi myös lisätä maksansisäisen kolestaasin riskiä, kun sitä käytetään samanaikaisesti yhdistelmäehkäisyvalmisteiden kanssa.
Muutokset samanaikaisesti annettujen lääkkeiden plasmapitoisuuksissa:
Joitakin synteettisiä estrogeeneja (esim. etinyyliestradiolia) sisältävät hormonaaliset yhdistelmäehkäisyvalmisteet voivat estää muiden yhdisteiden metaboliaa. Plasman siklosporiinin, prednisolonin ja muiden kortikosteroidien ja teofylliinin pitoisuuksia on raportoitu kohonneita, jos samanaikaisesti on käytetty oraalisia ehkäisyvalmisteita. Plasman asetaminofeenin pitoisuuksien pienenemistä ja tematsepaamin, salisyylihapon, morfiinin ja klofibriinihapon puhdistuman lisääntymistä on havaittu konjugaation (erityisesti glukuronidaation) induktion vuoksi, kun näitä lääkkeitä on annettu suun kautta otettavien ehkäisyvalmisteiden kanssa.
Samanaikaisten lääkkeiden reseptitiedot tulee tarkistaa mahdollisten yhteisvaikutusten tunnistamiseksi.
Vuorovaikutukset laboratoriotestien kanssa
Suun kautta otettavat ehkäisyvalmisteet voivat vaikuttaa tiettyihin endokriinisiin ja maksan toimintakokeisiin ja veren komponentteihin:
VAROITUKSET
Tupakointi lisää suun kautta otettavien ehkäisyvalmisteiden käytön aiheuttamien vakavien kardiovaskulaaristen sivuvaikutusten riskiä. Tämä riski kasvaa iän ja tupakoinnin laajuuden myötä (epidemiologisissa tutkimuksissa vähintään 15 savuketta päivässä liittyi merkittävästi lisääntyneeseen riskiin) ja se on melko merkittävä yli 35-vuotiailla naisilla. Naisia, jotka käyttävät suun kautta otettavia ehkäisyvalmisteita, tulee ehdottomasti neuvoa olemaan tupakoimatta.
Suun kautta otettavien ehkäisyvalmisteiden käyttöön liittyy lisääntynyt riski saada useita vakavia sairauksia, mukaan lukien laskimo- ja valtimotromboottiset ja tromboemboliset tapahtumat (kuten sydäninfarkti, tromboembolia ja aivohalvaus), maksaneoplasia, sappirakon sairaus ja verenpainetauti, vaikka vakavan sairastuvuuden tai kuolleisuus on hyvin pieni terveillä naisilla ilman taustalla olevia riskitekijöitä. Sairastuvuuden ja kuolleisuuden riski kasvaa merkittävästi muiden taustalla olevien riskitekijöiden, kuten tiettyjen perinnöllisten tai hankittujen trombofilioiden, kohonneen verenpaineen, hyperlipidemioiden, liikalihavuuden, diabeteksen ja leikkausten tai traumojen, jotka lisäävät tromboosin riskiä, läsnä ollessa.
Oraalisia ehkäisyvalmisteita määräävien lääkärien tulee tuntea seuraavat näihin riskeihin liittyvät tiedot.
Tämän pakkausselosteen sisältämät tiedot perustuvat pääasiassa tutkimuksiin, jotka on suoritettu potilailla, jotka käyttivät suun kautta otettavia ehkäisyvalmisteita, joissa oli suurempia annoksia estrogeenia ja progestiinia kuin nykyisin yleisesti käytettyjä. Suun kautta otettavien ehkäisyvalmisteiden pitkäaikaisen käytön sekä estrogeeni- että progestiiniannoksilla pienempiä vaikutuksia ei ole vielä selvitetty.
Tämän merkinnän aikana raportoituja epidemiologisia tutkimuksia on kahdenlaisia: retrospektiiviset tai tapauskontrollitutkimukset ja prospektiiviset tai kohorttitutkimukset. Tapauskontrollitutkimukset tarjoavat mittarin suhteellisesta sairauden riskistä, nimittäin sairauden esiintyvyyden suhteesta oraalisten ehkäisyvalmisteiden käyttäjien keskuudessa verrattuna ei-käyttäjiin. Suhteellinen riski ei anna tietoa sairauden todellisesta kliinisestä esiintymisestä. Kohorttitutkimukset tarjoavat mittarin johtuvan riskin, joka on ero sairauksien ilmaantuvuus oraalisen ehkäisyn käyttäjien ja ei-käyttäjiä. Syyksi laskettava riski antaa tietoa taudin todellisesta esiintymisestä väestössä. Lisätietoa lukija saa epidemiologisia menetelmiä käsittelevästä tekstistä.
Tromboemboliset häiriöt ja muut verisuoniongelmat
Sydäninfarkti
Suun kautta otettavien ehkäisyvalmisteiden käytön on katsottu lisäävän sydäninfarktin riskiä. Tämä riski on ensisijaisesti tupakoitsijoilla tai naisilla, joilla on muita sepelvaltimotaudin taustalla olevia riskitekijöitä, kuten verenpainetauti, hyperkolesterolemia, sairaalloinen liikalihavuus ja diabetes. Suhteellisen sydänkohtauksen riskin nykyisten ehkäisyvalmisteiden käyttäjien on arvioitu olevan kahdesta kuuteen. Riski on erittäin pieni alle 30-vuotiailla.
Tupakoinnin yhdessä suun kautta otettavien ehkäisyvalmisteiden kanssa on osoitettu lisäävän merkittävästi sydäninfarktien ilmaantuvuutta yli kolmekymppisillä naisilla, ja tupakoinnin osuus on suurin osa tapauksista. Verenkiertosairauksiin liittyvän kuolleisuuden on osoitettu nousevan merkittävästi yli 35-vuotiailla tupakoitsijoilla ja yli 40-vuotiailla tupakoimattomilla (taulukko II) oraalisia ehkäisyvalmisteita käyttävien naisten keskuudessa.
VERIVERENKIERTOTAUTEIDEN KUOLLISUUDEN 100 000 NAINEN VUOTTA KOHTA IKÄN, TUPAKOINTITILANNEN JA SUUSUN EHKÄISYN KÄYTÖN mukaan 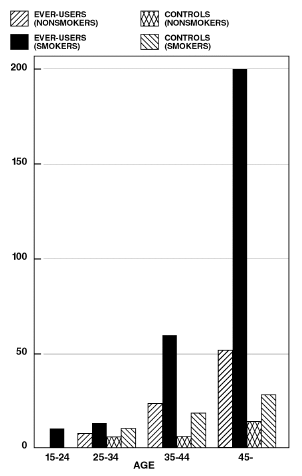
TAULUKKO II. (Muokattu julkaisusta PM Layde ja V. Beral, Lancet, 1:541-546, 1981.)
Suun kautta otettavat ehkäisyvalmisteet voivat lisätä tunnettujen riskitekijöiden, kuten verenpainetaudin, diabeteksen, hyperlipidemioiden, iän ja liikalihavuuden, vaikutuksia. Erityisesti joidenkin progestogeenien tiedetään alentavan HDL-kolesterolia ja aiheuttavan glukoosi-intoleranssia, kun taas estrogeenit voivat aiheuttaa hyperinsulinismin tilan. Suun kautta otettavien ehkäisyvalmisteiden on osoitettu nostavan verenpainetta käyttäjien keskuudessa (ks VAROITUKSET ). Samanlaisia vaikutuksia riskitekijöihin on liitetty kohonneeseen sydänsairauksien riskiin. Suun kautta otettavia ehkäisyvalmisteita tulee käyttää varoen naisilla, joilla on sydän- ja verisuonitautien riskitekijöitä.
Laskimotromboosi ja tromboembolia
Suun kautta otettavien ehkäisyvalmisteiden käyttöön liittyvä lisääntynyt laskimotromboembolisten ja tromboottisten sairauksien riski on vakiintunut. Tapauskontrollitutkimukset ovat osoittaneet, että käyttäjien suhteellinen riski verrattuna ei-käyttäjiin on 3 ensimmäisen pinnallisen laskimotromboosin episodin osalta, 4-11 syvän laskimotukoksen tai keuhkoembolian osalta ja 1,5-6 naisilla, joilla on altistava laskimotromboembolinen sairaus. . Kohorttitutkimukset ovat osoittaneet suhteellisen riskin olevan hieman pienempi, noin 3 uusissa tapauksissa ja noin 4,5 uusissa sairaalahoitoa vaativissa tapauksissa. Syvän laskimotromboosin ja keuhkoembolian likimääräinen esiintyvyys pieniannoksisten (
Leikkauksen jälkeisten tromboembolisten komplikaatioiden suhteellisen riskin on raportoitu lisääntyneen kahdesta neljään kertaan oraalisten ehkäisyvalmisteiden käytön yhteydessä. Suhteellinen laskimotromboosin riski naisilla, joilla on altistavia sairauksia, on kaksi kertaa suurempi kuin naisilla, joilla ei ole tällaisia sairauksia. Jos mahdollista, ehkäisyvalmisteiden käyttö tulee lopettaa vähintään neljä viikkoa ennen ja kahdeksi viikoksi sen jälkeen elektiivistä leikkausta, johon liittyy tromboembolian riskin lisääntyminen, sekä pitkittyneen immobilisaation aikana ja sen jälkeen. Koska välittömästi synnytyksen jälkeiseen aikaan liittyy myös kohonnut tromboembolian riski, ehkäisytablettien käyttö tulee aloittaa aikaisintaan neljä viikkoa synnytyksen jälkeen naisilla, jotka eivät halua imettää, tai raskauden puolivälissä.
Aivoverenkierron sairaudet
Suun kautta otettavien ehkäisyvalmisteiden on osoitettu lisäävän aivoverisuonitapahtumien (tromboottisten ja verenvuotoa aiheuttavien aivohalvausten) sekä suhteellista että niiden aiheuttamaa riskiä, vaikka yleensä riski on suurin iäkkäillä (> 35-vuotiailla) verenpainepotilailla, jotka myös tupakoivat. Verenpainetaudin havaittiin olevan riskitekijä sekä käyttäjille että ei-käyttäjille molemmissa aivohalvaustyypeissä, kun taas tupakointi lisäsi verenvuotoa aiheuttavien aivohalvausten riskiä.
Laajassa tutkimuksessa tromboottisten aivohalvausten suhteellisen riskin on osoitettu vaihtelevan 3:sta normotensiivisillä käyttäjillä 14:ään potilailla, joilla on vaikea verenpaine. Hemorragisen aivohalvauksen suhteellisen riskin on raportoitu olevan 1,2 tupakoimattomilla, jotka käyttivät suun kautta otettavia ehkäisyvalmisteita, 2,6 tupakoitsijoilla, jotka eivät käyttäneet suun kautta otettavia ehkäisyvalmisteita, 7,6 tupakoitsijoilla, jotka käyttivät ehkäisyvalmisteita, 1,8 normaaleihin verenpaineisiin käyttäjillä ja 25,7 käyttäjillä, joilla on vaikea verenpaine. Syynä oleva riski on myös suurempi iäkkäillä naisilla. Suun kautta otettavat ehkäisyvalmisteet lisäävät myös aivohalvauksen riskiä naisilla, joilla on muita taustalla olevia riskitekijöitä, kuten tietyt perinnölliset tai hankitut trombofiliat, hyperlipidemiat ja liikalihavuus.
Naiset, joilla on migreeni (erityisesti migreeni/päänsärky, johon liittyy fokaalisia neurologisia oireita, ks VASTA-AIHEET ), jotka käyttävät yhdistelmäehkäisytabletteja, saattaa olla suurentunut aivohalvauksen riskissä.
Suun kautta otettavien ehkäisyvalmisteiden aiheuttama annoksesta riippuva verisuonisairauden riski
Positiivinen yhteys on havaittu oraalisissa ehkäisyvalmisteissa olevan estrogeenin ja progestiinin määrän ja verisuonisairauksien riskin välillä. Seerumin korkeatiheyksisten lipoproteiinien (HDL) vähenemistä on raportoitu monien progestaatiolääkkeiden yhteydessä. Seerumin korkeatiheyksisten lipoproteiinien väheneminen on yhdistetty iskeemisen sydänsairauden ilmaantuvuuden lisääntymiseen. Koska estrogeenit lisäävät HDL-kolesterolia, suun kautta otettavan ehkäisyvalmisteen nettovaikutus riippuu estrogeeni- ja progestiiniannosten välisestä tasapainosta ja ehkäisyssä käytetyn progestiinin luonteesta ja absoluuttisesta määrästä. Molempien hormonien määrä tulee ottaa huomioon suun kautta otettavaa ehkäisyä valittaessa.
Estrogeeni- ja progestiinialtistuksen minimointi on terapeuttisten periaatteiden mukaista. Jollekin tietylle estrogeeni/progestogeeni-yhdistelmälle määrätyn annostusohjelman tulee olla sellainen, joka sisältää vähiten estrogeenia ja progestiinia, mikä on yhteensopiva alhaisen epäonnistumisasteen ja yksittäisen potilaan tarpeiden kanssa. Suun kautta otettavien ehkäisyvalmisteiden uusien vastaanottajien käyttö tulee aloittaa valmisteilla, jotka sisältävät pienimmän estrogeenipitoisuuden, joka katsotaan sopivaksi yksittäiselle potilaalle.
Verisuonisairauksien riskin säilyminen
On olemassa kaksi tutkimusta, jotka ovat osoittaneet verisuonisairauksien riskin jatkuvan oraalisten ehkäisyvalmisteiden käyttäjillä. Yhdysvalloissa tehdyssä tutkimuksessa sydäninfarktin riski oraalisten ehkäisyvalmisteiden käytön lopettamisen jälkeen säilyy vähintään 9 vuotta 40–49-vuotiailla naisilla, jotka olivat käyttäneet suun kautta otettavia ehkäisyvalmisteita vähintään viisi vuotta, mutta tätä lisääntynyttä riskiä ei ole osoitettu muissa ikäryhmät. Eräässä toisessa Isossa-Britanniassa tehdyssä tutkimuksessa riski sairastua aivoverisuonisairauksiin säilyi vähintään 6 vuotta ehkäisytablettien lopettamisen jälkeen, vaikka ylimääräinen riski oli hyvin pieni. Molemmat tutkimukset suoritettiin kuitenkin oraalisilla ehkäisyvalmisteilla, jotka sisälsivät 50 mikrogrammaa tai enemmän estrogeenia.
Arviot ehkäisyn aiheuttamasta kuolleisuudesta
Eräässä tutkimuksessa kerättiin tietoja useista lähteistä, joissa on arvioitu eri ikäryhmien eri ehkäisymenetelmiin liittyvää kuolleisuutta (taulukko III). Nämä arviot sisältävät ehkäisymenetelmiin liittyvän kuolemanriskin ja raskaudesta johtuvan riskin, jos menetelmä epäonnistuu. Jokaisella ehkäisymenetelmällä on omat etunsa ja riskinsä. Tutkimuksessa todettiin, että lukuun ottamatta 35-vuotiaita ja sitä vanhempia tupakoivia ja vähintään 40-vuotiaita, jotka eivät tupakoi, kaikkiin ehkäisymenetelmiin liittyvä kuolleisuus on pienempi kuin synnytykseen liittyvä kuolleisuus. Havainto ehkäisytablettien käyttäjien kuolleisuuden mahdollisesta lisääntymisestä iän myötä perustuu tietoihin, jotka on kerätty 1970-luvulla, mutta raportoitu vasta 1983. Nykyiseen kliiniseen käytäntöön liittyy kuitenkin pienempien estrogeeniannosvalmisteiden käyttö yhdistettynä huolelliseen estrogeeniannoksen rajoittamiseen. suun kautta otettavan ehkäisyn käyttöön naisille, joilla ei ole tässä merkinnässä lueteltuja eri riskitekijöitä.
Näiden käytännön muutosten ja myös joidenkin rajallisten uusien tietojen vuoksi, jotka viittaavat siihen, että sydän- ja verisuonitautien riski suun kautta otettavien ehkäisyvalmisteiden käytön yhteydessä saattaa nyt olla pienempi kuin aiemmin havaittiin, hedelmällisyyden ja äitien terveyden lääkkeiden neuvoa-antavaa komiteaa pyydettiin tarkistamaan Komitea totesi, että vaikka sydän- ja verisuonisairauksien riskit voivat lisääntyä suun kautta otettavien ehkäisyvalmisteiden käytön jälkeen 40 vuoden iän jälkeen terveillä tupakoimattomilla naisilla (jopa uudemmilla pieniannoksisilla formulaatioilla), raskauteen liittyy suurempia mahdollisia terveysriskejä iäkkäillä naisilla ja vaihtoehtoisilla kirurgisilla ja lääketieteellisillä toimenpiteillä, jotka voivat olla tarpeen, jos heillä ei ole käytettävissään tehokkaita ja hyväksyttäviä ehkäisykeinoja.
Siksi komitea suositteli, että terveiden yli 40-vuotiaiden tupakoimattomien naisten oraalisten ehkäisyvalmisteiden käytön hyödyt voivat olla mahdollisia riskejä suuremmat. Tietenkin iäkkäiden naisten, kuten kaikkien naisten, jotka käyttävät suun kautta otettavia ehkäisyvalmisteita, tulee ottaa pienin mahdollinen annosmuoto, joka on tehokas.
TAULUKKO III - HEDELMÄLLYYDEN HALLINTAAN LIITTYVIEN SYNTYMISEEN TAI MENETELMIIN LIITTYVIEN KUOLEMIEN VUOSITTAISET MÄÄRÄ 100 000 EI STERIILIÄ NAISTA HEDELLYTYKSENVALVONTAMENETELMÄN JA Iän MUKAAN
Sukuelinten ja rintojen karsinooma
Lukuisat epidemiologiset tutkimukset ovat tutkineet oraalisten ehkäisyvalmisteiden käytön sekä rinta- ja kohdunkaulasyövän ilmaantuvuuden välistä yhteyttä.
Rintasyöpädiagnoosin riski saattaa olla hieman lisääntynyt yhdistelmäehkäisytablettien nykyisillä ja viimeaikaisilla käyttäjillä. Tämä ylimääräinen riski näyttää kuitenkin pienenevän ajan myötä yhdistelmäehkäisytablettien käytön lopettamisen jälkeen, ja lisääntynyt riski katoaa 10 vuoden kuluttua lopettamisesta. Jotkut tutkimukset raportoivat lisääntyneen riskin käytön keston myötä, kun taas toiset tutkimukset eivät, eikä johdonmukaisia suhteita ole löydetty steroidien annoksen tai tyypin kanssa. Joissakin tutkimuksissa on raportoitu pientä riskin kasvua naisilla, jotka käyttävät yhdistelmäehkäisytabletteja ensimmäistä kertaa nuorempana. Useimmat tutkimukset osoittavat samanlaisen riskimallin yhdistelmäehkäisytablettien käytössä riippumatta naisen lisääntymishistoriasta tai hänen suvussa esiintyneestä rintasyöpähistoriasta.
Nykyisillä tai aiemmilla OC-käyttäjillä diagnosoidut rintasyövät ovat yleensä kliinisesti vähemmän edenneitä kuin ei-käyttäjillä.
Naisten, joilla on tunnettu tai epäilty rintasyöpä tai joilla on rintasyöpä anamneesissa, ei tule käyttää ehkäisyvalmisteita, koska rintasyöpä on yleensä hormonaalisesti herkkä kasvain.
Jotkut tutkimukset viittaavat siihen, että suun kautta otettavien ehkäisyvalmisteiden käyttö on yhdistetty kohdunkaulan intraepiteliaalisen neoplasian tai invasiivisen kohdunkaulasyövän riskin lisääntymiseen joissakin naisryhmissä. Siitä huolimatta, missä määrin tällaiset havainnot voivat johtua eroista seksuaalisessa käyttäytymisessä ja muista tekijöistä, on edelleen kiistaa.
Huolimatta monista tutkimuksista yhdistelmäehkäisytablettien käytön ja rinta- ja kohdunkaulasyövän välisestä suhteesta, syy-seuraussuhdetta ei ole osoitettu.
Maksan neoplasia
Hyvänlaatuiset maksaadenoomit liittyvät oraalisten ehkäisyvalmisteiden käyttöön, vaikka hyvänlaatuisten kasvainten ilmaantuvuus on harvinaista Yhdysvalloissa. Epäsuorat laskelmat ovat arvioineet, että käyttäjästä johtuva riski on 3,3 tapausta/100 000, mikä kasvaa neljän tai useamman vuoden käytön jälkeen. Harvinaisten hyvänlaatuisten maksaadenoomien repeämä voi aiheuttaa kuoleman vatsansisäisen verenvuodon seurauksena.
Isossa-Britanniassa tehdyt tutkimukset ovat osoittaneet lisääntyneen hepatosellulaarisen karsinooman riskin pitkäaikaisilla (> 8-vuotiailla) oraalisten ehkäisyvalmisteiden käyttäjillä.
Nämä syövät ovat kuitenkin erittäin harvinaisia Yhdysvalloissa, ja suun kautta otettavien ehkäisyvalmisteiden käyttäjillä maksasyöpien aiheuttama riski (ylimääräinen ilmaantuvuus) on alle yksi miljoona käyttäjää kohden.
Silmävauriot
Oraalisten ehkäisyvalmisteiden käyttöön on raportoitu kliinisiä tapauksia verkkokalvon tromboosista, joka voi johtaa osittaiseen tai täydelliseen näön menetykseen. Suun kautta otettavien ehkäisyvalmisteiden käyttö tulee lopettaa, jos näön menetys on selittämätön osittainen tai kokonaan. proptoosin tai diplopian puhkeaminen; papillideema; tai verkkokalvon verisuonivauriot. Asianmukaisiin diagnostisiin ja terapeuttisiin toimenpiteisiin on ryhdyttävä välittömästi.
Suun kautta otettavan ehkäisyn käyttö ennen raskautta tai sen aikana
Laajat epidemiologiset tutkimukset eivät ole osoittaneet lisääntynyttä synnynnäisten epämuodostumien riskiä imeväisillä, jotka ovat syntyneet naisille, jotka ovat käyttäneet ehkäisyä ennen raskautta. Tutkimukset eivät myöskään viittaa teratogeeniseen vaikutukseen, etenkään mitä tulee sydänhäiriöihin ja raajojen supistumishäiriöihin, kun niitä otetaan vahingossa raskauden alkuvaiheessa (ks. VASTA-AIHEET -osiossa ).
Suun kautta otettavien ehkäisyvalmisteiden käyttöä vieroitusverenvuotoa varten ei tule käyttää raskaustestinä. Suun kautta otettavia ehkäisyvalmisteita ei tule käyttää raskauden aikana uhkaavan tai tavanomaisen abortin hoitoon.
On suositeltavaa, että jokaiselle potilaalle, jolta on jäänyt kaksi peräkkäistä kuukautisia väliin, raskaus suljetaan pois ennen ehkäisyvalmisteen käytön jatkamista. Jos potilas ei ole noudattanut määrättyä aikataulua, raskauden mahdollisuus tulee ottaa huomioon ensimmäisten kuukautisten väliin jäämisen yhteydessä. Suun kautta otettavien ehkäisyvalmisteiden käyttö tulee lopettaa, jos raskaus varmistuu.
Sappirakon sairaus
Suun kautta otettavat yhdistelmäehkäisyvalmisteet voivat pahentaa olemassa olevaa sappirakon sairautta ja nopeuttaa tämän taudin kehittymistä aiemmin oireettomilla naisilla. Aiemmissa tutkimuksissa on raportoitu lisääntyneen elinikäisen sappirakon leikkauksen suhteellisen riskin oraalisten ehkäisyvalmisteiden ja estrogeenien käyttäjillä. Uusimmat tutkimukset ovat kuitenkin osoittaneet, että suhteellinen riski sairastua sappirakon sairauksiin suun kautta otettavien ehkäisyvalmisteiden käyttäjien keskuudessa voi olla minimaalinen. Viimeaikaiset havainnot minimaalisesta riskistä voivat liittyä oraalisten ehkäisyvalmisteiden käyttöön, jotka sisältävät pienempiä hormonaalisia annoksia estrogeenia ja progestogeeneja.
Hiilihydraattien ja lipidien metaboliset vaikutukset
Suun kautta otettavien ehkäisyvalmisteiden on osoitettu aiheuttavan glukoosi-intoleranssia merkittävällä osalla käyttäjistä. Yli 75 mikrogrammaa estrogeenia sisältävät suun kautta otettavat ehkäisyvalmisteet aiheuttavat hyperinsulinismia, kun taas pienemmät estrogeeniannokset vähentävät glukoosi-intoleranssia. Progestogeenit lisäävät insuliinin eritystä ja luovat insuliiniresistenssiä, tämä vaikutus vaihtelee eri progestatiivisten aineiden mukaan. Ei-diabeettisilla naisilla suun kautta otetuilla ehkäisyvalmisteilla ei kuitenkaan näytä olevan vaikutusta paastoverensokeriin. Näiden todistettujen vaikutusten vuoksi prediabeettisia ja diabeettisia naisia tulee tarkkailla huolellisesti oraalisten ehkäisyvalmisteiden käytön aikana.
Pienellä osalla naisista on jatkuva hypertriglyseridemia pillereiden käytön aikana. Kuten aiemmin mainittiin (katso VAROITUKSET, ja VAROTOIMENPITEET ), seerumin triglyseridi- ja lipoproteiinitasojen muutoksia on raportoitu oraalisten ehkäisyvalmisteiden käyttäjillä.
Kohonnut verenpaine
Naisten, joilla on hallitsematon verenpainetauti, ei tule aloittaa hormonaalista ehkäisyä. Verenpaineen nousua on raportoitu naisilla, jotka käyttävät suun kautta otettavia ehkäisyvalmisteita, ja tämä nousu on todennäköisempää iäkkäillä ehkäisyvalmisteiden käyttäjillä ja käytön jatkuessa. Royal College of General Practitioners -yliopiston tiedot ja myöhemmät satunnaistetut tutkimukset ovat osoittaneet, että verenpainetaudin ilmaantuvuus lisääntyy progestogeenien lisääntyessä.
Naisia, joilla on ollut verenpainetauti tai verenpaineeseen liittyviä sairauksia tai munuaissairaus, tulee rohkaista käyttämään muuta ehkäisymenetelmää. Jos verenpainetautia sairastavat naiset päättävät käyttää suun kautta otettavia ehkäisyvalmisteita, heitä tulee seurata tarkasti, ja jos verenpaine kohoaa merkittävästi, ehkäisytablettien käyttö on lopetettava (ks. VASTA-AIHEET -osiossa ). Useimmilla naisilla kohonnut verenpaine palautuu normaaliksi suun kautta otettavien ehkäisyvalmisteiden lopettamisen jälkeen, eikä verenpainetaudin esiintymisessä ole eroa aina ja ei koskaan käyttäneiden kesken.
Päänsärky
Migreenin puhkeaminen tai paheneminen tai päänsäryn kehittyminen uudella tavalla, joka on toistuva, jatkuva tai vaikea, vaatii ehkäisyvalmisteiden käytön lopettamista ja syyn selvittämistä. (Katso VAROITUKSET ja VASTA-AIHEET. )
Verenvuotohäiriöt
Oraalista ehkäisyvalmistetta käyttävillä potilailla esiintyy joskus läpimurto- ja tiputteluvuotoa, erityisesti kolmen ensimmäisen käyttökuukauden aikana. Progestogeenin tyyppi ja annos voivat olla tärkeitä. Jos verenvuoto jatkuu tai uusiutuu, on harkittava ei-hormonaalisia syitä ja ryhdyttävä riittäviin diagnostisiin toimenpiteisiin pahanlaatuisuuden tai raskauden poissulkemiseksi läpilyöntiverenvuodon yhteydessä, kuten minkä tahansa epänormaalin emättimen verenvuodon tapauksessa. Jos patologia on suljettu pois, aika tai muutos toiseen formulaatioon voi ratkaista ongelman. Joillakin naisilla vieroitusvuotoa ei välttämättä esiinny "tablettittoman" tai "inaktiivisen tabletin" -jakson aikana. Jos yhdistelmäehkäisytabletteja ei ole otettu ohjeiden mukaisesti ennen ensimmäistä jäänyttä vieroitusvuotoa tai jos kaksi peräkkäistä vieroitusvuotoa jää väliin, tablettien ottaminen on lopetettava ja käytettävä ei-hormonaalista ehkäisymenetelmää, kunnes raskauden mahdollisuus on suljettu pois.
Jotkut naiset voivat kohdata pillereiden jälkeistä amenorreaa tai oligomenorreaa (mahdollisesti anovulaation kanssa), varsinkin kun tällainen tila on ollut olemassa.
Kohdunulkoinen raskaus
Kohdunulkoinen ja kohdunsisäinen raskaus voi ilmetä, jos ehkäisy epäonnistuu.
VAROTOIMENPITEET
Kenraali
Potilaita tulee neuvoa, että suun kautta otettavat ehkäisyvalmisteet eivät suojaa HIV:n (AIDS) ja muiden sukupuolitautien, kuten klamydian, sukupuolielinten herpesen, sukupuolielinten syylien, tippurien, hepatiitti B:n ja kupan, tarttumiselta.
Fyysinen tarkastus ja seuranta
Säännöllinen henkilökohtainen ja perheen sairaushistoria ja täydellinen fyysinen tarkastus ovat asianmukaisia kaikille naisille, myös naisille, jotka käyttävät ehkäisyvalmisteita. Fyysistä tarkastusta voidaan kuitenkin lykätä suun kautta otettavien ehkäisyvalmisteiden käytön aloittamisen jälkeen, jos nainen sitä pyytää ja kliinikko katsoo sopivaksi. Fyysisessä tutkimuksessa tulee erityisesti huomioida verenpaine, rinnat, vatsa ja lantion elimet, mukaan lukien kohdunkaulan sytologia, ja asiaankuuluvat laboratoriotutkimukset. Jos emättimestä ilmenee diagnosoimatonta, jatkuvaa tai toistuvaa epänormaalia verenvuotoa, on suoritettava asianmukaiset diagnostiset toimenpiteet pahanlaatuisuuden sulkemiseksi pois. Naisia, joilla on vahva suvussa rintasyöpä tai joilla on rintakyhmyjä, tulee seurata erityisen huolellisesti.
Lipidihäiriöt
Naisia, joita hoidetaan hyperlipidemioiden vuoksi, tulee seurata tarkasti, jos he päättävät käyttää suun kautta otettavia ehkäisyvalmisteita. Jotkut progestogeenit voivat nostaa LDL-tasoja ja vaikeuttaa hyperlipidemioiden hallintaa. (Katso VAROITUKSET )
Potilailla, joilla on lipoproteiiniaineenvaihduntahäiriöitä, estrogeenia sisältäviin valmisteisiin saattaa liittyä harvinaista mutta merkittävää plasman triglyseridien nousua, mikä voi johtaa haimatulehdukseen.
Maksan toiminta
Jos jollakin hormonaalista ehkäisyä saavalla naisella kehittyy keltaisuutta, lääkitys on lopetettava. Steroidihormonit saattavat metaboloitua heikosti potilailla, joilla on maksan vajaatoiminta.
Nesteenpidätys
Suun kautta otettavat ehkäisyvalmisteet voivat aiheuttaa jonkin verran nesteretentiota. Niitä tulee määrätä varoen ja vain huolellisella seurannalla potilaille, joilla on sairauksia, joita nesteretentio saattaa pahentaa.
Emotionaaliset häiriöt
Potilaiden, jotka masentuvat merkittävästi oraalisten ehkäisyvalmisteiden käytön aikana, tulee lopettaa lääkitys ja käyttää vaihtoehtoista ehkäisymenetelmää selvittääkseen, liittyykö oire lääkkeeseen. Naisia, joilla on aiemmin ollut masennusta, tulee tarkkailla huolellisesti ja lääkkeen käyttö lopetettava, jos ilmenee merkittävää masennusta.
Piilolinssit
Silmälääkärin tulee arvioida piilolinssien käyttäjien, joille kehittyy näkömuutoksia tai muutoksia linssien sietokyvyssä.
Ruoansulatuskanava
Ripuli ja/tai oksentelu voivat heikentää hormonin imeytymistä, mikä johtaa seerumin pitoisuuksien laskuun.
Karsinogeneesi
Katso VAROITUKSET-osio.
Raskaus
Raskausluokka X. Katso VASTA-AIHEET ja VAROITUKSET osiot.
Imettävät äidit
Pieniä määriä suun kautta otettavia ehkäisyvalmisteita ja/tai aineenvaihduntatuotteita on havaittu imettävien äitien maidosta, ja muutamia lapseen kohdistuvia haittavaikutuksia on raportoitu, mukaan lukien keltaisuus ja rintojen suureneminen. Lisäksi synnytyksen jälkeen annetut yhdistelmäehkäisyvalmisteet voivat häiritä imetystä heikentämällä rintamaidon määrää ja laatua. Jos mahdollista, imettävää äitiä tulee neuvoa olemaan käyttämättä yhdistelmäehkäisyvalmisteita, vaan käyttämään muita ehkäisymuotoja, kunnes hän on täysin vieroittanut lapsensa.
Hedelmällisyys hoidon lopettamisen jälkeen
Yhdistelmäehkäisytablettien käyttäjillä saattaa ilmetä jonkin verran raskauden viivästymistä yhdistelmäehkäisytablettien käytön lopettamisen jälkeen, erityisesti niillä naisilla, joiden kuukautiskierto oli epäsäännöllinen ennen käyttöä. Raskaus saattaa viivästyä keskimäärin 1-2 kuukautta yhdistelmäehkäisytablettien käytön lopettavilla naisilla verrattuna naisiin, jotka lopettavat ei-hormonaaliset ehkäisymenetelmät.
Naisia, jotka eivät halua tulla raskaaksi yhdistelmäehkäisytablettien käytön lopettamisen jälkeen, tulee neuvoa käyttämään jotakin muuta ehkäisymenetelmää.
Käyttö lapsille
Lo/Ovral-tablettien turvallisuus ja teho on osoitettu lisääntymisiässä olevilla naisilla. Turvallisuuden ja tehon odotetaan olevan sama alle 16-vuotiailla murrosikäisillä nuorilla ja 16-vuotiailla ja sitä vanhemmilla käyttäjillä. Tämän tuotteen käyttöä ennen kuukautisia ei ole tarkoitettu.
Geriatrinen käyttö
Tätä tuotetta ei ole tutkittu yli 65-vuotiailla naisilla, eikä sitä ole tarkoitettu tälle populaatiolle.
Tietoa potilaalle
Katso Potilaan merkintä .
YLIANNOSTUS
Oraalisten ehkäisyvalmisteiden yliannostuksen oireita aikuisilla ja lapsilla voivat olla pahoinvointi, oksentelu ja uneliaisuus/väsymys; vieroitusvuotoa voi esiintyä naisilla. Spesifistä vastalääkettä ei ole ja yliannostuksen jatkohoitoa ohjataan tarvittaessa oireisiin.
Ei-ehkäisy terveyshyödyt
Epidemiologiset tutkimukset, joissa suurelta osin käytettiin suun kautta otettavia ehkäisyvalmisteita, jotka sisälsivät annoksia yli 0,035 mg etinyyliestradiolia tai 0,05 mg mestranolia, tukevat seuraavia oraalisten ehkäisyvalmisteiden käyttöön liittyviä terveyshyötyjä.
Vaikutukset kuukautisiin:
Lisääntynyt kuukautiskierron säännöllisyys Vähentynyt verenhukka ja vähentynyt raudanpuuteanemian ilmaantuvuus Vähentynyt dysmenorrea
Ovulaation estoon liittyvät vaikutukset:
Vähentynyt toiminnallisten munasarjakystien ilmaantuvuus Kohdunulkoisten raskauksien vähentyminen
Pitkäaikaisen käytön vaikutukset:
Vähentynyt fibroadenoomien ja rintojen fibrokystisen taudin ilmaantuvuus Vähentynyt akuutin lantion alueen tulehdussairauden ilmaantuvuus vähentynyt kohdun limakalvosyövän ilmaantuvuus Vähentynyt munasarjasyövän ilmaantuvuus
VASTA-AIHEET
Suun kautta otettavia yhdistelmäehkäisyvalmisteita ei pidä käyttää naisilla, joilla on jokin seuraavista sairauksista:
Tromboflebiitti tai tromboemboliset häiriöt Aiempi syvä laskimotromboflebiitti tai tromboemboliset häiriöt Aivo-verisuoni- tai sepelvaltimotauti (nykyinen tai anamneesi) Trombogeeniset läppäsairaudet Trombogeeniset rytmihäiriöt Laaja leikkaus, johon liittyy pitkittynyttä verenkiertohäiriötä tai epäilty rintasyöpä tai henkilökohtainen rintasyöpä anamneesissa Endometriumin karsinooma tai muu tunnettu tai epäilty estrogeeniriippuvainen neoplasia Diagnoosin epänormaali sukupuolielinten verenvuoto Raskauden kolestaattinen keltaisuus tai keltaisuus aiemman pillereiden käytön yhteydessä Maksaadenoomit tai -karsinoomat tai aktiivinen maksasairaus, niin kauan koska maksan toiminta ei ole palannut normaaliksi Tunnettu tai epäilty raskaus Yliherkkyys jollekin Lo/Ovralin aineosalle
KLIININEN FARMAKOLOGIA
Toimintatapa
Suun kautta otettavat yhdistelmäehkäisyvalmisteet estävät gonadotropiinien määrää. Vaikka tämän vaikutuksen ensisijainen mekanismi on ovulaation estäminen, muita muutoksia ovat muutokset kohdunkaulan limassa (jotka vaikeuttavat siittiöiden pääsyä kohtuun) ja endometriumissa (jotka vähentävät implantaation todennäköisyyttä).
POTILASTIEDOT
Tämä tuote (kuten kaikki suun kautta otettavat ehkäisyvalmisteet) on tarkoitettu raskauden estämiseen. Suun kautta otettavat ehkäisyvalmisteet eivät suojaa HIV:ltä (AIDS) ja muilta sukupuolitaudeilta, kuten klamydialta, genitaaliherpekseltä, sukupuolielinten syyliltä, tippurilta, hepatiitti B:ltä ja kupalta.
Suun kautta otettavia ehkäisyvalmisteita, jotka tunnetaan myös nimellä "ehkäisytabletit" tai "pillerit", käytetään raskauden ehkäisemiseksi, ja oikein käytettynä niiden epäonnistumisprosentti on noin 1 % vuodessa, kun niitä otetaan ilman, että yksikään pilleri puuttuu. Keskimääräinen epäonnistumisprosentti on noin 5 % vuodessa, kun mukaan luetaan naiset, jotka jäävät ottamatta pillereitä. Useimmille naisille suun kautta otettavat ehkäisyvalmisteet eivät myöskään aiheuta vakavia tai epämiellyttäviä sivuvaikutuksia. Pillereiden ottamisen unohtaminen lisää kuitenkin huomattavasti raskauden todennäköisyyttä.
Suurin osa naisista voi ottaa suun kautta otettavat ehkäisyvalmisteet turvallisesti. Mutta joillakin naisilla on suuri riski saada tiettyjä vakavia sairauksia, jotka voivat olla hengenvaarallisia tai aiheuttaa tilapäisen tai pysyvän vamman tai kuoleman. Suun kautta otettavien ehkäisyvalmisteiden käyttöön liittyvät riskit lisääntyvät merkittävästi, jos:
- savu
- sinulla on korkea verenpaine, diabetes, korkea kolesteroli tai taipumus muodostaa verihyytymiä tai olet lihavia
- sinulla on tai on ollut hyytymishäiriöitä, sydänkohtaus, aivohalvaus, angina pectoris, rintasyöpä tai sukupuolielinten syöpä, keltaisuus, pahanlaatuiset tai hyvänlaatuiset maksakasvaimat tai suuri leikkaus, johon liittyy pitkittynyt immobilisaatio
- sinulla on päänsärkyä, johon liittyy neurologisia oireita
Älä ota pilleriä, jos epäilet olevasi raskaana tai jos sinulla on selittämätöntä verenvuotoa emättimestä.
Tupakointi lisää vakavien haitallisten vaikutusten riskiä sydämeen ja verisuoniin suun kautta otettavien ehkäisyvalmisteiden käytöstä. Tämä riski kasvaa iän ja tupakoinnin lisääntyessä (vähintään 15 savuketta päivässä on liitetty merkittävästi lisääntyneeseen riskiin) ja se on varsin huomattava yli 35-vuotiailla naisilla. Naiset, jotka käyttävät suun kautta otettavia ehkäisyvalmisteita, eivät saa tupakoida.
Useimmat pillereiden sivuvaikutukset eivät ole vakavia. Yleisimmät tällaiset vaikutukset ovat pahoinvointi, oksentelu, verenvuoto kuukautisten välillä, painonnousu, rintojen arkuus ja piilolinssien käyttövaikeudet. Nämä haittavaikutukset, erityisesti pahoinvointi ja oksentelu, voivat hävitä kolmen ensimmäisen käyttökuukauden aikana.
Pillereiden vakavia sivuvaikutuksia esiintyy hyvin harvoin, varsinkin jos olet hyvässä kunnossa etkä tupakoi. Sinun tulee kuitenkin tietää, että pillereihin on liitetty seuraavat sairaudet tai ne ovat pahentuneet:
Näihin vakaviin sivuvaikutuksiin liittyviä oireita käsitellään yksityiskohtaisessa pakkausselosteessa, joka annetaan sinulle pilleritoimituksen mukana. Ilmoita terveydenhuollon ammattilaiselle, jos havaitset epätavallisia fyysisiä häiriöitä pillereiden ottamisen aikana. Lisäksi lääkkeet, kuten rifampiini, sekä jotkin epilepsialääkkeet ja jotkin antibiootit, mäkikuismaa (Hypericum perforatum) sisältävät rohdosvalmisteet ja HIV/AIDS-lääkkeet voivat heikentää suun kautta otettavien ehkäisyvalmisteiden tehoa.
Useat tutkimukset antavat ristiriitaisia raportteja rintasyövän ja ehkäisyvälineiden välisestä suhteesta.
Suun kautta otettavien ehkäisyvalmisteiden käyttö saattaa hieman lisätä todennäköisyyttäsi saada rintasyöpä, varsinkin jos aloitit hormonaalisen ehkäisyn käytön nuorempana.
Kun lopetat hormonaalisten ehkäisyvalmisteiden käytön, rintasyövän todennäköisyys alkaa laskea ja häviää 10 vuoden kuluttua pillereiden käytön lopettamisesta. Ei tiedetä, johtuuko tämä hieman lisääntynyt rintasyöpädiagnoosin riski pilleristä. Saattaa olla, että pilleriä käyttäviä naisia tutkittiin useammin, jolloin rintasyöpä todettiin todennäköisemmin.
Sinun tulee käydä säännöllisesti terveydenhuollon ammattilaisen rinnoissa ja tarkistaa omat rinnasi kuukausittain. Kerro terveydenhuollon ammattilaiselle, jos sinulla on suvussa rintasyöpää tai jos sinulla on ollut rintojen kyhmyjä tai epänormaali mammografia. Naisten, joilla on tai on ollut rintasyöpä, ei tule käyttää ehkäisyvälineitä, koska rintasyöpä on yleensä hormoniherkkä kasvain.
Joissakin tutkimuksissa on havaittu lisääntyneen kohdunkaulan syövän ilmaantuvuus naisilla, jotka käyttävät ehkäisyvalmisteita. Tämä havainto voi kuitenkin liittyä muihin tekijöihin kuin suun kautta otettavien ehkäisyvalmisteiden käyttöön. Ei ole riittävästi todisteita sulkeakseen pois mahdollisuuden, että pilleri voi aiheuttaa tällaisia syöpiä.
Yhdistelmäpillereiden ottaminen tarjoaa joitain tärkeitä ei-ehkäisyvaikutuksia. Näitä ovat vähemmän kivuliaita kuukautisia, vähemmän kuukautisten verenhukkaa ja anemiaa, vähemmän lantion infektioita ja vähemmän munasarjojen ja kohdun limakalvon syöpiä.
Muista keskustella mahdollisista lääketieteellisistä tiloistasi terveydenhuollon ammattilaisen kanssa. Terveydenhuollon ammattilainen kerää sairaus- ja sukuhistorian ennen ehkäisytablettien määräämistä ja tutkii sinut. Fyysinen tarkastus voidaan siirtää toiseen ajankohtaan, jos pyydät sitä ja terveydenhuollon ammattilainen katsoo, että sen lykkääminen on aiheellista. Sinut tulee tutkia uudelleen vähintään kerran vuodessa, kun käytät ehkäisyvalmisteita. Yksityiskohtainen potilastietolehtinen antaa sinulle lisätietoja, jotka sinun tulee lukea ja keskustella terveydenhuollon ammattilaisen kanssa.
Tämä tuote (kuten kaikki suun kautta otettavat ehkäisyvalmisteet) on tarkoitettu raskauden estämiseen. Se ei suojaa HIV:ltä (AIDS) ja muilta sukupuolitaudeilta, kuten klamydialta, genitaaliherpekseltä, sukupuolielinten syyliltä, tippurilta, hepatiitti B:ltä ja kupalta.
YKSITYISKOHTAINEN POTILASMERKINTÄ
Tämä tuote (kuten kaikki suun kautta otettavat ehkäisyvalmisteet) on tarkoitettu raskauden estämiseen. Suun kautta otettavat ehkäisyvalmisteet eivät suojaa HIV:ltä (AIDS) ja muilta sukupuolitaudeilta, kuten klamydialta, genitaaliherpekseltä, sukupuolielinten syyliltä, tippurilta, hepatiitti B:ltä ja kupalta.
JOHDANTO
Jokaisen naisen, joka harkitsee oraalisten ehkäisyvalmisteiden ("ehkäisypilleri" tai "pilleri") käyttöä, tulee ymmärtää tämän ehkäisymuodon käytön edut ja riskit. Tämä pakkausseloste antaa sinulle suuren osan tiedoista, joita tarvitset tämän päätöksen tekemiseen, ja se auttaa myös sinua määrittämään, onko sinulla riski saada jokin pillereiden vakavista sivuvaikutuksista. Se kertoo sinulle, kuinka pilleri otetaan oikein, jotta se olisi mahdollisimman tehokas. Tämä pakkausseloste ei kuitenkaan korvaa huolellista keskustelua sinun ja terveydenhuollon ammattihenkilösi välillä. Sinun tulee keskustella tässä pakkausselosteessa annetuista tiedoista hänen kanssaan sekä kun aloitat pillereiden käytön ensimmäisen kerran että uusintakäyntien aikana. Sinun tulee myös noudattaa terveydenhuollon ammattilaisen neuvoja säännöllisissä tarkastuksissa pillereiden käytön aikana.
ORAALISTEN EHKÄISYAINEIDEN TEHOKKUUS
Suun kautta otettavia ehkäisyvalmisteita tai "ehkäisypillereitä" tai "pillereitä" käytetään raskauden estämiseen, ja ne ovat tehokkaampia kuin useimmat muut ei-kirurgiset ehkäisymenetelmät. Kun ne otetaan oikein ilman pillereiden puuttumista, raskaaksi tulemisen mahdollisuus on noin 1 % vuodessa. Keskimääräinen epäonnistumisprosentti on noin 5 % vuodessa, kun mukaan luetaan naiset, jotka eivät saa pillereitä. Mahdollisuus tulla raskaaksi kasvaa jokaisen unohdetun pillerin myötä kuukautiskierron aikana.
Vertailun vuoksi muiden ehkäisymenetelmien keskimääräiset epäonnistumisluvut ensimmäisen käyttövuoden aikana ovat seuraavat:
KENEN EI PIDÄ OTTAA ORAALISIA EHKÄISYVÄLINEITÄ
Tupakointi lisää vakavien haitallisten vaikutusten riskiä sydämeen ja verisuoniin suun kautta otettavien ehkäisyvalmisteiden käytöstä. Tämä riski kasvaa iän ja tupakoinnin lisääntyessä (vähintään 15 savuketta päivässä on liitetty merkittävästi lisääntyneeseen riskiin) ja se on varsin huomattava yli 35-vuotiailla naisilla. Naiset, jotka käyttävät suun kautta otettavia ehkäisyvalmisteita, eivät saa tupakoida.
Jotkut naiset eivät saa ottaa pillereitä. Älä ota pilleriä, jos sinulla on jokin seuraavista tiloista:
- Sydänkohtauksen tai aivohalvauksen historia
- Aiempi veritulppa jaloissa (tromboflebiitti), keuhkoissa (keuhkoembolia) tai silmissä
- Aiempi veritulppa jalkojen syvissä laskimoissa
- Tunnettu tai epäilty rintasyöpä tai kohdun, kohdunkaulan tai emättimen limakalvosyöpä tai tietyt hormonaalisesti herkät syövät
- Maksakasvain (hyvänlaatuinen tai syöpä)
- Rintakipu (angina pectoris)
- Selittämätön verenvuoto emättimestä (kunnes terveydenhuollon ammattilainen on tehnyt diagnoosin)
- Silmänvalkuaisten tai ihon keltaisuus (keltaisuus) raskauden tai pillereiden aikaisemman käytön aikana
- Tunnettu tai epäilty raskaus
- Sydänläppä- tai sydämen rytmihäiriöt, jotka voivat liittyä verihyytymien muodostumiseen
- Diabetes vaikuttaa verenkiertoosi
- Päänsärkyä ja neurologisia oireita
- Hallitsematon korkea verenpaine
- Aktiivinen maksasairaus, johon liittyy poikkeavia maksan toimintakokeita
- Allergia tai yliherkkyys jollekin Lo/Ovralin aineosalle
- Leikkauksen tarve pitkittyneellä vuodetuella
Kerro terveydenhuollon ammattilaiselle, jos sinulla on jokin näistä tiloista. Terveydenhuollon ammattilainen voi suositella toista ehkäisymenetelmää.
MUITA NÄKÖKOHTIA ENNEN ORAALISTEN EHKÄISYAINEIDEN OTTOA
Kerro terveydenhuollon ammattilaiselle, jos sinulla tai jollain perheenjäsenelläsi on joskus ollut:
- Rintojen kyhmyt, rintojen fibrokystinen sairaus, epänormaali rintojen röntgenkuva tai mammografia
- Diabetes
- Kohonnut kolesteroli tai triglyseridit
- Korkea verenpaine
- Taipumus muodostaa verihyytymiä
- Migreeni tai muu päänsärky tai epilepsia
- Masennus
- Sappirakon, maksan, sydämen tai munuaisten sairaus
- Aiemmat niukat tai epäsäännölliset kuukautiset
Naisten, joilla on jokin näistä sairauksista, tulee käydä usein terveydenhuollon ammattilaisen tarkastuksessa, jos he päättävät käyttää suun kautta otettavia ehkäisyvalmisteita. Muista myös kertoa terveydenhuollon ammattilaiselle, jos tupakoit tai käytät lääkkeitä.
ORAALISTEN EHKÄISYAINEIDEN OTTAMISEN RISKIT
1. Veritulppien riski
Veritulpat ja verisuonten tukkeutuminen ovat oraalisten ehkäisyvalmisteiden käytön vakavimpia sivuvaikutuksia ja voivat aiheuttaa kuoleman tai vakavan vamman. Erityisesti jaloissa oleva hyytymä voi aiheuttaa tromboflebiitin ja keuhkoihin kulkeutunut hyytymä voi aiheuttaa äkillisen tukkeuman verta keuhkoihin kuljettavan suonen. Harvoin silmän verisuonissa esiintyy hyytymiä, jotka voivat aiheuttaa sokeutta, kaksoisnäön tai näön heikkenemistä.
yhdistelmäehkäisytablettien käyttäjillä on suurempi riski saada verihyytymiä kuin käyttäjillä. Tämä riski on suurin yhdistelmäehkäisytablettien ensimmäisen käyttövuoden aikana.
Jos käytät ehkäisytabletteja ja tarvitset valinnaista leikkausta, joudut olemaan sängyssä pitkäaikaisen sairauden tai vamman vuoksi tai olet äskettäin synnyttänyt lapsen, sinulla voi olla veritulppien riski. Sinun tulee neuvotella terveydenhuollon ammattilaisen kanssa ehkäisytablettien lopettamisesta 3–4 viikkoa ennen leikkausta ja ehkäisyvalmisteiden käyttämättä jättämisestä kahteen viikkoon leikkauksen jälkeen tai vuodelevon aikana. Sinun ei myöskään pidä ottaa ehkäisyvalmisteita pian synnytyksen tai raskauden puolivälin jälkeen. On suositeltavaa odottaa vähintään neljä viikkoa synnytyksen jälkeen, jos et imetä. Jos imetät, sinun tulee odottaa, kunnes olet vieroittanut lapsesi ennen pillereiden käyttöä. (Katso myös kohta Imetys YLEISET VAROTOIMET. )
2. Sydänkohtaukset ja aivohalvaukset
Suun kautta otettavat ehkäisyvalmisteet voivat lisätä taipumusta aivohalvauksiin (aivojen verisuonten pysähtyminen tai repeämä), angina pectorikseen ja sydänkohtauksiin (sydämen verisuonten tukkeutuminen). Mikä tahansa näistä tiloista voi aiheuttaa kuoleman tai vakavan vamman.
Tupakointi lisää suuresti sydänkohtausten ja aivohalvausten riskiä. Lisäksi tupakointi ja suun kautta otettavien ehkäisyvalmisteiden käyttö lisäävät suuresti sydänsairauksien kehittymisen ja kuoleman mahdollisuuksia.

Naisilla, joilla on migreeni (erityisesti migreeni/päänsärky, johon liittyy neurologisia oireita), jotka käyttävät suun kautta otettavia ehkäisyvalmisteita, voi myös olla suurempi aivohalvauksen riski.
3. Sappirakon sairaus
Suun kautta otettavien ehkäisyvalmisteiden käyttäjillä on luultavasti suurempi riski saada sappirakon sairaus kuin ei-käyttäjillä. Tämä riski saattaa liittyä pillereihin, jotka sisältävät suuria annoksia estrogeenia. Suun kautta otettavat ehkäisyvalmisteet voivat pahentaa olemassa olevaa sappirakon sairautta tai kiihdyttää sappirakon sairauden kehittymistä naisilla, joilla ei ole aiemmin ollut oireita.
4. Maksakasvaimet
Harvinaisissa tapauksissa suun kautta otettavat ehkäisyvalmisteet voivat aiheuttaa hyvänlaatuisia mutta vaarallisia maksakasvaimia. Nämä hyvänlaatuiset maksakasvaimet voivat repeytyä ja aiheuttaa kuolemaan johtavan sisäisen verenvuodon. Lisäksi mahdollinen mutta ei varma yhteys pillereiden ja maksasyöpien kanssa on löydetty kahdessa tutkimuksessa, joissa muutamat naiset, joille kehittyi nämä erittäin harvinaiset syövät, todettiin käyttäneen suun kautta otettavia ehkäisyvalmisteita pitkiä aikoja. Maksasyövät ovat kuitenkin erittäin harvinaisia. Mahdollisuus sairastua maksasyöpään pillereiden käytöstä on siis vielä harvinaisempi.
5. Sukuelinten ja rintojen syöpä
Useat tutkimukset antavat ristiriitaisia raportteja rintasyövän ja ehkäisyvälineiden välisestä suhteesta.
Suun kautta otettavien ehkäisyvalmisteiden käyttö saattaa hieman lisätä todennäköisyyttäsi saada rintasyöpä, varsinkin jos aloitit hormonaalisen ehkäisyn käytön nuorempana.
Kun lopetat hormonaalisten ehkäisyvalmisteiden käytön, rintasyövän todennäköisyys alkaa laskea ja häviää 10 vuoden kuluttua pillereiden käytön lopettamisesta. Ei tiedetä, johtuuko tämä hieman lisääntynyt rintasyöpädiagnoosin riski pilleristä. Saattaa olla, että pilleriä käyttäviä naisia tutkittiin useammin, jolloin rintasyöpä todettiin todennäköisemmin.
Sinun tulee käydä säännöllisesti terveydenhuollon ammattilaisen rinnoissa ja tarkistaa omat rinnasi kuukausittain. Kerro terveydenhuollon ammattilaiselle, jos sinulla on suvussa rintasyöpää tai jos sinulla on ollut rintojen kyhmyjä tai epänormaali mammografia. Naisten, joilla on tai on ollut rintasyöpä, ei tule käyttää ehkäisyvälineitä, koska rintasyöpä on yleensä hormoniherkkä kasvain.
Joissakin tutkimuksissa on havaittu lisääntyneen kohdunkaulan syövän ilmaantuvuus naisilla, jotka käyttävät ehkäisyvalmisteita. Tämä havainto voi kuitenkin liittyä muihin tekijöihin kuin suun kautta otettavien ehkäisyvalmisteiden käyttöön. Ei ole riittävästi todisteita sulkeakseen pois mahdollisuuden, että pilleri voi aiheuttaa tällaisia syöpiä.
6. Lipidiaineenvaihdunta ja haiman tulehdus
Potilailla, joilla on epänormaaleja lipiditasoja, on raportoitu plasman triglyseridien merkittävää nousua estrogeenihoidon aikana. Tämä on joissakin tapauksissa johtanut haimatulehdukseen.
ARVIOITU KUOLEMARISKI SYNTYVYYSMENETELMÄSTÄ TAI RASKAUDESTA
Kaikki ehkäisymenetelmät ja raskaus liittyvät riskiin sairastua tiettyihin sairauksiin, jotka voivat johtaa vammaisuuteen tai kuolemaan. Arvio erilaisiin ehkäisymenetelmiin ja raskauteen liittyvistä kuolemantapauksista on laskettu, ja se on esitetty seuraavassa taulukossa.
HEDELMÄLLYYDEN HALLINTAAN LIITTYVIEN SYNTYMIS- TAI MENETELMIIN LIITTYVIEN KULEMIEN VUOSITTINEN MÄÄRÄ 100 000 EI STERIIILIÄ NAISTA kohden HEDELLYTYKSENVALVONTAMENETELMÄLLÄ JA IKÄN MUKAAN
Yllä olevassa taulukossa minkä tahansa ehkäisymenetelmän aiheuttama kuolemanriski on pienempi kuin synnytysriski, lukuun ottamatta yli 35-vuotiaita tupakoivia ehkäisyn käyttäjiä ja yli 40-vuotiaita pillereiden käyttäjiä, vaikka he eivät tupakoi. . Taulukosta näkyy, että 15–39-vuotiailla naisilla kuolinriski oli suurin raskauden aikana (7–26 kuolemaa 100 000 naista kohden iästä riippuen). Tupakoimattomilla pillereiden käyttäjillä kuolinriski oli aina pienempi kuin raskauteen liittyvä missä tahansa ikäryhmässä, paitsi yli 40-vuotiailla naisilla, jolloin riski nousee 32 kuolemaan 100 000 naista kohti verrattuna 28:aan. raskauden kanssa tuossa iässä. Kuitenkin tupakoivien ja yli 35-vuotiaiden pillereiden käyttäjien kuolemien arvioitu määrä on suurempi kuin muilla ehkäisymenetelmillä. Jos nainen on yli 40-vuotias ja tupakoi, hänen arvioitu kuolemanriskinsä on neljä kertaa suurempi (117/100 000 naista) kuin arvioitu raskauteen liittyvä riski (28/100 000 naista) kyseisessä ikäryhmässä.
Ehdotus, että yli 40-vuotiaat naiset, jotka eivät tupakoi, eivät saisi käyttää ehkäisyvalmisteita, perustuu vanhemmista suuriannoksisista pillereistä saatuihin tietoihin. FDA:n neuvoa-antava komitea keskusteli tästä aiheesta vuonna 1989 ja suositteli, että terveiden, tupakoimattomien yli 40-vuotiaiden naisten suun kautta otettavien ehkäisyvalmisteiden käytön edut voivat olla suurempia kuin mahdolliset riskit. Ikääntyneiden naisten, kuten kaikkien naisten, jotka käyttävät ehkäisytabletteja, tulee ottaa ehkäisyväline, joka sisältää vähiten estrogeenia ja progestiinia, mikä sopii potilaan yksilöllisiin tarpeisiin.
VAROITUSMERKIT
Jos jokin näistä haittavaikutuksista ilmenee, kun käytät ehkäisyvalmisteita, soita välittömästi terveydenhuollon ammattilaiselle:
- Terävä rintakipu, veren yskiminen tai äkillinen hengenahdistus (osoitus mahdollisesta hyytymisestä keuhkoissa)
- Kipu pohkeessa (osoittaa mahdollista hyytymistä jalassa)
- Puristava rintakipu tai raskaus rinnassa (osoitus mahdollisesta sydänkohtauksesta)
- Äkillinen voimakas päänsärky tai oksentelu, huimaus tai pyörtyminen, näkö- tai puhehäiriöt, heikkous tai tunnottomuus käsivarressa tai jalassa (osoitus mahdollisesta aivohalvauksesta)
- Äkillinen osittainen tai täydellinen näön menetys (osoittaa mahdollista hyytymistä silmässä)
- Rintojen kyhmyt (osoitus mahdollisesta rintasyövästä tai rintojen fibrokystisesta sairaudesta; pyydä terveydenhuollon ammattilaista näyttämään sinulle, kuinka rinnat tutkitaan)
- Vakava kipu tai arkuus vatsan alueella (osoittaa mahdollisesti repeytyneestä maksakasvaimesta)
- Nukkumisvaikeudet, heikkous, energian puute, väsymys tai mielialan muutos (mahdollisesti osoitus vakavasta masennuksesta)
- Keltaisuus tai ihon tai silmämunien keltaisuus, johon liittyy usein kuumetta, väsymystä, ruokahaluttomuutta, tummaa virtsaa tai vaaleaa suolen liikkeitä (osoittaa mahdollisista maksaongelmista)
ORAALISTEN EHKÄISYAINEIDEN HAITTAVAIKUTUKSET
1. Epäsäännöllinen emättimen verenvuoto
Epäsäännöllistä emättimen verenvuotoa tai tiputtelua saattaa esiintyä pillereiden käytön aikana. Epäsäännöllinen verenvuoto voi vaihdella lievästä värjäytymisestä kuukautisten välillä läpimurtoverenvuotoon, joka on samanlaista kuin säännölliset kuukautiset. Epäsäännöllistä verenvuotoa esiintyy useimmiten suun kautta otettavien ehkäisyvalmisteiden ensimmäisten kuukausien aikana, mutta sitä voi esiintyä myös sen jälkeen, kun olet käyttänyt pilleriä jonkin aikaa. Tällainen verenvuoto voi olla tilapäistä, eikä se yleensä osoita vakavia ongelmia. On tärkeää jatkaa pillereiden ottamista aikataulun mukaisesti. Jos verenvuoto esiintyy useammassa kuin yhdessä syklissä tai kestää yli muutaman päivän, keskustele terveydenhuollon ammattilaisen kanssa.
2. Piilolinssit
Jos käytät piilolinssejä ja huomaat näkösi muuttuvan tai et pysty käyttämään linssejäsi, ota yhteyttä terveydenhuollon ammattilaiseen.
3. Nesteenpidätys
Suun kautta otettavat ehkäisyvalmisteet voivat aiheuttaa turvotusta (nesteen kertymistä), johon liittyy sormien tai nilkkojen turvotusta, ja ne voivat nostaa verenpainetta. Jos havaitset nesteen kertymistä, ota yhteyttä terveydenhuollon ammattilaiseen.
4. Melasma
Ihon täplikäs tummuminen on mahdollista, erityisesti kasvojen.
5. Muut sivuvaikutukset
Muita sivuvaikutuksia voivat olla pahoinvointi, rintojen arkuus, ruokahalun muutos, päänsärky, hermostuneisuus, masennus, huimaus, päänahan karvojen menetys, ihottuma, emättimen infektiot, haimatulehdus ja allergiset reaktiot.
Jos jokin näistä haittavaikutuksista vaivaa sinua, soita terveydenhuollon ammattilaiselle.
YLEISET VAROTOIMET
1. Kuukautisten puuttuminen ja ehkäisyvälineiden käyttö ennen raskautta tai sen aikana
Saattaa olla aikoja, jolloin kuukautiset eivät ehkä tule säännöllisin väliajoin, kun olet lopettanut pillerisyklin. Jos olet ottanut pillereitäsi säännöllisesti ja yksi kuukautiset jäävät väliin, jatka pillereiden ottamista seuraavan syklin ajan, mutta muista ilmoittaa asiasta terveydenhuollon ammattilaiselle. Jos et ole ottanut pillereitä päivittäin ohjeiden mukaisesti ja kuukautiset jäivät väliin tai jos sinulla on jäänyt kaksi peräkkäistä kuukautisia, saatat olla raskaana. Tarkista välittömästi terveydenhuollon ammattilaiseltasi, oletko raskaana. Lopeta ehkäisytablettien käyttö, jos raskaus varmistuu.
Ei ole vakuuttavia todisteita siitä, että suun kautta otettavien ehkäisyvalmisteiden käyttö liittyisi synnynnäisten epämuodostumien lisääntymiseen, jos niitä otetaan vahingossa raskauden alkuvaiheessa. Aiemmin muutamissa tutkimuksissa oli raportoitu, että suun kautta otettavat ehkäisyvalmisteet voivat liittyä synnynnäisiin epämuodostuksiin, mutta näitä havaintoja ei ole vahvistettu uudemmissa tutkimuksissa. Suun kautta otettavia ehkäisyvalmisteita ei kuitenkaan tule käyttää raskauden aikana. Sinun tulee tarkistaa terveydenhuollon ammattilaiseltasi riskeistä, joita raskauden aikana otetut lääkkeet aiheuttavat sikiölle.
2. Imetyksen aikana
Jos imetät, keskustele terveydenhuollon ammattilaisen kanssa ennen kuin aloitat ehkäisytablettien käytön. Osa lääkkeestä siirtyy lapselle maidon mukana. Muutamia lapseen kohdistuvia haittavaikutuksia on raportoitu, mukaan lukien ihon kellastuminen (keltatauti) ja rintojen suureneminen. Lisäksi suun kautta otettavat ehkäisyvalmisteet voivat heikentää maidon määrää ja laatua. Jos mahdollista, älä käytä ehkäisyvalmisteita imetyksen aikana. Sinun tulee käyttää toista ehkäisymenetelmää, koska imetys antaa vain osittaisen suojan raskaaksi tulemiselta, ja tämä osittainen suoja heikkenee merkittävästi, kun imetät pidempiä aikoja. Sinun tulee harkita suun kautta otettavien ehkäisyvalmisteiden aloittamista vasta, kun olet vieroittanut lapsesi kokonaan.
3. Laboratoriotutkimukset
Jos sinulle on määrä tehdä laboratoriotutkimuksia, kerro terveydenhuollon ammattilaiselle, että käytät ehkäisypillereitä. Ehkäisypillerit voivat vaikuttaa tiettyihin verikokeisiin.
4. Lääkkeiden yhteisvaikutukset
Tietyt lääkkeet voivat olla vuorovaikutuksessa ehkäisypillereiden kanssa tehdäkseen niistä vähemmän tehokkaita raskauden ehkäisyssä tai lisätäkseen läpimurtoverenvuotoa. Tällaisia lääkkeitä ovat rifampiini, epilepsialääkkeet, kuten barbituraatit (esimerkiksi fenobarbitaali) ja fenytoiini (DilantinR on yksi tämän lääkkeen merkki), primidoni (MysolineR), topiramaatti (TopamaxR), karbamatsepiini (Tegretol on yksi tämän lääkkeen merkki). , fenyylibutatsoni (ButazolidinR on yksi tämän lääkkeen merkki), jotkin HIV:n tai AIDSin hoitoon käytettävät lääkkeet, kuten ritonaviiri (NorvirR), modafiniili (ProvigilR), mahdollisesti tietyt antibiootit (kuten ampisilliini ja muut penisilliinit ja tetrasykliinit) sekä kasviperäiset tuotteet, jotka sisältävät mäkikuisma (Hypericum perforatum). Saatat joutua käyttämään myös ei-hormonaalista ehkäisymenetelmää (kuten kondomia ja/tai siittiömyrkkyä) minkä tahansa syklin aikana, jolloin käytät lääkkeitä, jotka voivat heikentää oraalisten ehkäisyvalmisteiden tehoa.
Sinulla saattaa olla suurempi riski saada tietyntyyppinen maksan toimintahäiriö, jos käytät troleandomysiiniä ja suun kautta otettavia ehkäisyvalmisteita samanaikaisesti.
Muista kertoa terveydenhuollon ammattilaiselle, jos käytät tai alat käyttää muita lääkkeitä, mukaan lukien reseptivapaat tuotteet tai kasviperäiset tuotteet, kun käytät ehkäisypillereitä.
5. Sukupuolitaudit
Tämä tuote (kuten kaikki suun kautta otettavat ehkäisyvalmisteet) on tarkoitettu raskauden estämiseen. Se ei suojaa HIV:ltä (AIDS) ja muilta sukupuolitaudeilta, kuten klamydialta, genitaaliherpekseltä, sukupuolielinten syyliltä, tippurilta, hepatiitti B:ltä ja kupalta.
MITEN PILLE OTETAAN
TÄRKEÄÄ MUISTAA
ENNEN KUIN ALOITAT OTTAAN PILLERIT:
1. MUISTA LUE NÄMÄ OHJEET:
Ennen kuin aloitat pillereiden ottamisen.
Ja aina kun et ole varma mitä tehdä.
2. OIKEIN TAPA OTTA PILLER ON OTTA YKSI PILLE JOKA PÄIVÄ SAMAAN AIKAAN.
Jos unohdat ottaa pillerit, voit tulla raskaaksi. Tämä sisältää paketin aloittamisen myöhässä. Mitä enemmän pillereitä unohdat, sitä todennäköisemmin tulet raskaaksi.
3. MONEILLA NAISILLA ON TÄPPILLE TAI VÄKEVÄÄ VUOTOA TAI VOITTAA OLLA PAHOILLE vatsaan ENSIMMÄISEN 1-3 PILLERIPAKKAUKSEN AIKANA.
Jos tunnet vatsasi pahoinvointia, älä lopeta pillereiden ottamista. Ongelma yleensä poistuu. Jos se ei häviä, ota yhteyttä terveydenhuollon ammattilaiseen.
4. PILLEERIT VOIVAT MYÖS AIHEUTTAA TÄPPILLE TAI KELPAA VUOTOA, vaikka korvaisit nämä unohtaneet pillerit.
Niinä päivinä, kun otat 2 pilleriä korvataksesi unohdetut pillerit, saatat myös tuntea olosi hieman pahoinvoitavaksi.
5. JOS Oksentelet (4 tunnin kuluessa pillerin ottamisen jälkeen), sinun tulee noudattaa ohjeita, jotka ovat kohdassa MITÄ TEHDÄ, JOS SINÄ MITTAAT PILLEERIT. JOS SINULLA ON Ripuli tai JOS KÄYTÄT JOITAKIN LÄÄKKEITÄ, mukaan lukien jotkin antibiootit, pillerisi eivät ehkä toimi yhtä hyvin. Käytä ei-hormonaalista varamenetelmää (kuten kondomia ja/tai spermisidiä), kunnes otat yhteyttä terveydenhuollon ammattilaiseen.
6. JOS SINULLA ON ONGELMIA MUISTUTTA PILLERIEN OTTAMISESSA, keskustele terveydenhuollon ammattilaisen kanssa siitä, kuinka voit helpottaa pillereiden ottamista tai käyttää jotakin muuta ehkäisymenetelmää.
7. JOS SINULLA ON KYSYMYKSIÄ TAI ETET EPÄVARMISTA TÄMÄN ESITTEEN TIEDOT, soita terveydenhuollon ammattilaiselle.
LO/OVRAL® JA LO/OVRAL®-28 (norgestreeli- ja etinyyliestradiolitabletit)
ENNEN KUIN ALOITAT OTTAAN PILLERIT
1. PÄÄTTÄ MINÄ KÄYNNISSÄ HALUAT OTTA PILLERIN.
On tärkeää ottaa se suunnilleen samaan aikaan joka päivä.
2. KATSO PILLEPAKKAUKSISTASI, ONKO SESSÄ 21 TAI 28 PILLERIA:
21 pillerin pakkauksessa on 21 "aktiivista" valkoista pilleriä (hormonien kanssa) otettavaksi 3 viikon ajan, jonka jälkeen 1 viikko ilman pillereitä.
28 pillerin pakkauksessa on 21 "aktiivista" valkoista pilleriä (hormoneilla) otettavaksi 3 viikon ajan, jonka jälkeen 1 viikon muistutusvaaleanpunaisia pillereitä (ilman hormoneja).
3. LÖYDÄ MYÖS:
1) mistä pakkauksesta aloitat pillereiden ottamisen ja
2) missä järjestyksessä pillerit otetaan (seuraa nuolia).
4. VARMISTA, ETTÄ OLET AINA VALMIS:
TOINEN SYNTYVYYSVÄLITYS (kuten kondomit ja/tai siittiöiden torjunta-aineet) käytettäväksi vara-apuna, jos unohdat ottaa pillereitä.
EXTRA, TÄYSI PILLIPAKETTI.
MILLOIN ALOITTAA ENSIMMÄISEN PILLERIPAKETTI
21 päivän pilleripakkauksessa sinulla on kaksi vaihtoehtoa, minä päivänä aloitat ensimmäisen pilleripakkauksen ottamisen. (Katso PÄIVÄ 1 ALOITUS tai SUNNUNTAI ALOITUS ohjeet alla. ) Päätä terveydenhuollon ammattilaisen kanssa, mikä päivä on sinulle paras. 28 päivän pilleripakkaus sisältää vain SUNDAY START. Valitse kummallekin pilleripakkaukselle vuorokaudenaika, joka on helppo muistaa.
PÄIVÄ 1 ALOITUS:
Nämä ohjeet koskevat vain 21 päivän pilleripakkausta. 28 päivän pilleripakkaus ei sisällä a PÄIVÄ 1 ALOITUS annostusohjelma.
1. Ota ensimmäinen "aktiivinen" valkoinen pilleri ensimmäisestä pakkauksesta kuukautistenne ensimmäisten 24 tunnin aikana.
2. Sinun ei tarvitse käyttää ei-hormonaalista varaehkäisymenetelmää, koska aloitat pillereiden käytön kuukautistenne alussa.
SUNNUNTAI ALKAA:
Nämä ohjeet koskevat joko 21 päivän tai 28 päivän pilleripakkauksia.
1. Ota ensimmäinen "aktiivinen" valkoinen pilleri ensimmäisestä pakkauksesta kuukautisten alkamisen jälkeisenä sunnuntaina, vaikka verenvuoto jatkuisikin. Jos kuukautisesi alkavat sunnuntaina, aloita pakkaus samana päivänä.
2. Käytä ei-hormonaalista ehkäisymenetelmää (kuten kondomia ja/tai siittiöiden torjunta-ainetta) varamenetelmänä, jos harrastat seksiä milloin tahansa ensimmäisen pakkauksen aloittamisen sunnuntaista seuraavaan sunnuntaihin (7 päivää).
MITÄ TEHDÄ KUUKAUDEN AIKANA
1. OTA YKSI PILLE SAMALLA JOKA PÄIVÄ, kunnes PAKKAUS ON TYHJÄ.
Älä jätä pillereitä väliin, vaikka tiputtelut tai verenvuoto olisivat kuukautisten välillä tai vatsasi pahoinvointi (pahoinvointi).
Älä jätä pillereitä väliin, vaikka et harrastaisikaan seksiä kovin usein.
2. KUN LOPETAT PAKKAUKSEN TAI VAIHDAT PILLERIT:
21 pilleri: Odota 7 päivää aloittaaksesi seuraavan pakkauksen. Sinulla on luultavasti kuukautisesi tällä viikolla. Varmista, että 21 päivän pakkausten välillä ei ole yli 7 päivää.
28 pilleriä: Aloita seuraava pakkaus seuraavana päivänä viimeisen "muistutuspillerin" jälkeen. Älä odota päivääkään pakkausten välillä.
MITÄ TEHDÄ, JOS VÄLITÄÄN PILLEERIT
Pillerit eivät välttämättä ole yhtä tehokkaita, jos unohdat saada valkoisia "aktiivisia" pillereitä, ja varsinkin jos unohdat muutaman ensimmäisen tai muutaman viimeisen valkoisen "aktiivisen" pillerin pakkauksesta.
Jos sinä MISS 1 valkoinen "aktiivinen" pilleri:
1. Ota se heti kun muistat. Ota seuraava pilleri normaaliin aikaan. Tämä tarkoittaa, että voit ottaa 2 pilleriä 1 päivässä.
2. VOITTAA tulla raskaaksi, jos harrastat seksiä 7 päivän kuluessa pillereiden väliin jäämisestä. Sinun TÄYTYY käyttää ei-hormonaalista ehkäisymenetelmää (kuten kondomia ja/tai siittiöiden torjunta-ainetta) varmuuskopiona näiden 7 päivän ajan.
Jos sinä MISS 2 valkoisia "aktiivisia" pillereitä peräkkäin VIIKKO 1 TAI VIIKKO 2 paketistasi:
1. Ota 2 pilleriä sinä päivänä, jonka muistat, ja 2 pilleriä seuraavana päivänä.
2. Ota sitten 1 pilleri päivässä, kunnes pakkaus on valmis.
3. VOITTAA tulla raskaaksi, jos harrastatte seksiä 7 päivän kuluessa pillereiden väliin jäämisestä. Sinun TÄYTYY käyttää ei-hormonaalista ehkäisymenetelmää (kuten kondomia ja/tai siittiöiden torjunta-ainetta) varmuuskopiona näiden 7 päivän ajan.
Jos sinä MISS 2 valkoisia "aktiivisia" pillereitä peräkkäin 3. VIIKKO:
The Päivän 1 aloitus ohjeet koskevat vain 21 päivän pilleripakkausta. 28 päivän pilleripakkaus ei mahdu PÄIVÄN 1 ALOITUS-annostusohjelmaan. The Sunnuntai-aloitus ohjeet koskevat joko 21 päivän tai 28 päivän pilleripakkauksia.
1. Jos olet 1. päivän aloittaja:
HEITÄ POIS pilleripakkauksen loppuosa ja aloita uusi pakkaus samana päivänä.
Jos olet sunnuntain aloittaja:
Ota 1 pilleri joka päivä sunnuntaihin asti.
Sunnuntaina HEITÄ POIS loput pakkauksesta ja aloita uusi pilleripakkaus samana päivänä.
2. Sinulla ei ehkä ole kuukautisia tässä kuussa, mutta tämä on odotettavissa. Jos kuukautiset jäävät kuitenkin 2 kuukautta peräkkäin, soita terveydenhuollon ammattilaiselle, koska saatat olla raskaana.
3. VOITTAA tulla raskaaksi, jos harrastatte seksiä 7 päivän kuluessa pillereiden väliin jäämisestä. Sinun TÄYTYY käyttää ei-hormonaalista ehkäisymenetelmää (kuten kondomia ja/tai siittiöiden torjunta-ainetta) varmuuskopiona näiden 7 päivän ajan.
Jos unohdat ottaa 3 tai ENEMMÄN valkoista "aktiivista" pilleriä peräkkäin (ensimmäisten 3 viikon aikana):
The Päivän 1 aloitus ohjeet koskevat vain 21 päivän pilleripakkausta. 28 päivän pilleripakkaus ei sisällä a PÄIVÄ 1 ALOITUS annostusohjelma. The Sunnuntai-aloitus ohjeet koskevat joko 21 päivän tai 28 päivän pilleripakkauksia.
1 Jos olet 1. päivän aloittaja:
HEITÄ POIS pilleripakkauksen loppuosa ja aloita uusi pakkaus samana päivänä.
Jos olet sunnuntain aloittaja:
Ota 1 pilleri joka päivä sunnuntaihin asti.
Sunnuntaina HEITÄ POIS loput pakkauksesta ja aloita uusi pilleripakkaus samana päivänä.
2. Sinulla ei ehkä ole kuukautisia tässä kuussa, mutta tämä on odotettavissa. Jos kuukautiset jäävät kuitenkin 2 kuukautta peräkkäin, soita terveydenhuollon ammattilaiselle, koska saatat olla raskaana.
3. VOITTAA tulla raskaaksi, jos harrastatte seksiä 7 päivän kuluessa pillereiden väliin jäämisestä. Sinun TÄYTYY käyttää ei-hormonaalista ehkäisymenetelmää (kuten kondomia ja/tai siittiöiden torjunta-ainetta) varmuuskopiona näiden 7 päivän ajan.
MUISTUTUS 28 PÄIVÄN PAKKAUKSISSA
Jos unohdat jonkin seitsemästä vaaleanpunaisesta "muistutuspillereistä" viikolla 4:
Heitä pois pillerit, jotka olet unohtanut.
Ota 1 pilleri joka päivä, kunnes pakkaus on tyhjä.
Et tarvitse ei-hormonaalista ehkäisymenetelmää, jos aloitat seuraavan pakkauksen ajoissa.
LOPPUUN, JOS ET OLE VIELÄ VARMA, MITÄ TEHDÄ PILLEILLE, JOITA OLET MYÖNTÄNE
Käytä EI-HORMONAALISTA SYNTYMISMENETELMIÄ aina, kun harrastat seksiä.
JATKA YKSI PILLER JOKA PÄIVÄ, kunnes tavoitat terveydenhuollon ammattilaisesi.
RASKAUS PILLEERIEN Epäonnistumisen vuoksi
Raskauteen johtavien pillereiden epäonnistumisen ilmaantuvuus on noin 1 %, jos niitä otetaan päivittäin ohjeiden mukaan, mutta epäonnistumisprosentti on keskimäärin noin 5 %, mukaan lukien naiset, jotka eivät aina ota pilleriä täsmälleen ohjeiden mukaan ilman, että yksikään pilleri puuttuu. Jos tulet raskaaksi, riski sikiölle on minimaalinen, mutta sinun tulee lopettaa pillereiden käyttö ja keskustella raskaudesta terveydenhuollon ammattilaisen kanssa.
RASKAUS Pillereiden LOPETTAMISEN JÄLKEEN
Raskaus saattaa viivästyä, kun lopetat ehkäisytablettien käytön, varsinkin jos kuukautiskiertosi oli epäsäännöllinen ennen ehkäisyvalmisteiden käyttöä. Saattaa olla suositeltavaa lykätä hedelmöitystä, kunnes kuukautiset alkavat säännöllisesti, kun olet lopettanut pillereiden käytön ja haluat raskautta.
Vastasyntyneiden synnynnäisten epämuodostumien määrä ei näytä lisääntyvän, kun raskaus tulee pian pillereiden lopettamisen jälkeen.
Jos et halua raskautta, sinun tulee käyttää jotakin muuta ehkäisymenetelmää heti pillereiden käytön lopettamisen jälkeen.
YLIANNOSTUS
Yliannostus voi aiheuttaa pahoinvointia, oksentelua ja väsymystä / uneliaisuutta. Vetovuoto voi
esiintyä naisilla. Yliannostustapauksissa ota yhteyttä terveydenhuollon ammattilaiseen tai apteekkiin.
MUITA TIETOJA
Terveydenhuollon ammattilainen kerää sairaus- ja sukuhistorian ennen ehkäisytablettien määräämistä ja tutkii sinut. Fyysinen tarkastus voidaan siirtää toiseen ajankohtaan, jos pyydät sitä ja terveydenhuollon ammattilainen katsoo, että sen lykkääminen on aiheellista. Sinun tulee käydä uudelleentarkastuksessa vähintään kerran vuodessa. Muista kertoa terveydenhuollon ammattilaiselle, jos suvussasi on jokin tässä selosteessa aiemmin luetelluista sairauksista. Muista pitää kaikki tapaamiset terveydenhuollon ammattilaisen kanssa, koska nyt on aika selvittää, onko oraalisten ehkäisyvalmisteiden käytön sivuvaikutuksista varhaisia merkkejä.
Älä käytä lääkettä mihinkään muuhun sairauteen kuin siihen, johon se on määrätty. Tämä lääke on määrätty erityisesti sinulle; Älä anna sitä muille, jotka haluavat ehkäisypillereitä.
ORAALISISTA EHKÄISYOHJEET TERVEYSEDUT
Raskauden ehkäisyn lisäksi suun kautta otettavien ehkäisyvalmisteiden käyttö voi tarjota tiettyjä etuja.
He ovat:
- Kuukautiskierto voi tulla säännöllisemmäksi.
- Verenvirtaus kuukautisten aikana voi olla kevyempää ja vähemmän rautaa menetetään. Siksi raudan puutteesta johtuva anemia on vähemmän todennäköinen.
- Kipua tai muita oireita kuukautisten aikana saattaa esiintyä harvemmin.
- Munasarjakystat voivat ilmaantua harvemmin.
- Kohdunulkoinen raskaus voi esiintyä harvemmin.
- Ei-syöpää aiheuttavia kystoja tai kyhmyjä rinnoissa voi esiintyä harvemmin.
- Akuuttia lantion alueen tulehdussairautta voi esiintyä harvemmin.
- Suun kautta otettavien ehkäisyvalmisteiden käyttö voi tarjota jonkin verran suojaa kahden syövän muodon kehittymiseltä: munasarjasyövän ja kohdun limakalvon syövän.
Jos haluat lisätietoja ehkäisypillereistä, kysy terveydenhuollon ammattilaiselta tai apteekista. Heillä on teknisempi esite, nimeltään Professional Labeling, jonka saatat haluta lukea.
